腎移植とは
腎機能の働きが低下した状態を腎不全と呼んでいますが、末期腎不全の治療として、透析療法と腎移植があげられます。 腎移植はQOL(生活の質)も高く、末期腎不全の根治的治療であり、腎移植は透析療法に比較すると次のような主な長所があります。
1) 透析で除去しにくい物質まで排除できる。
2) 腎性貧血の改善
3) 尿毒症性骨異栄養症の改善
4) 小児の成長
5) 時間的制限がない
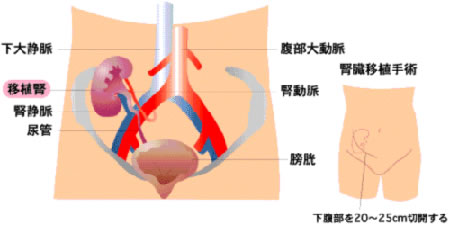
末期腎不全のほとんどの患者は腎移植の適応なりますが、腎炎の再発の問題、手術侵襲や免疫抑制薬からの影響で適応が制限されることもあります。 腎移植術は、自己腎摘出は一般的にはおこなわず移植腎は骨盤腔に移植され、腎動脈は内腸骨動脈に、腎静脈は外腸骨動脈にそれぞれ吻合され、
尿管は膀胱に植えられます。
(図1)
腎移植には、亡くなった方からいただく『献腎移植』と
ご家族からいただく『生体腎移植』があります。
生体腎移植
腎臓を提供できる方はご家族の方(夫婦間も含む)で自らの意思で腎臓の提供を希望されている方になります。 腎臓を片側提供するので腎臓の機能が正常であることはもちろん、健康体であることが必要になります。
日本移植学会の倫理指針では、生体移植では、親族からの提供に限るとされており、
親族とは、6親等以内の血族、3親等以内の姻族と定義されています。
生体腎移植はあらかじめドナー(腎提供者)が確保できることから計画的に腎移植手術を予定できます。
したがって献腎移植に比べ充分な術前検査を行うことができるため、 レシピエント(腎移植患者)は精神的にも安定した状態で手術に望めるなどのメリットもあります。
献腎移植
日本臓器移植ネットワークに献腎移植の登録を行います。 腎臓の提供者が出た場合、登録されている方の
血液型と白血球の血液型との適合度を調べ、 適合度の高い人に腎臓が移植されます。
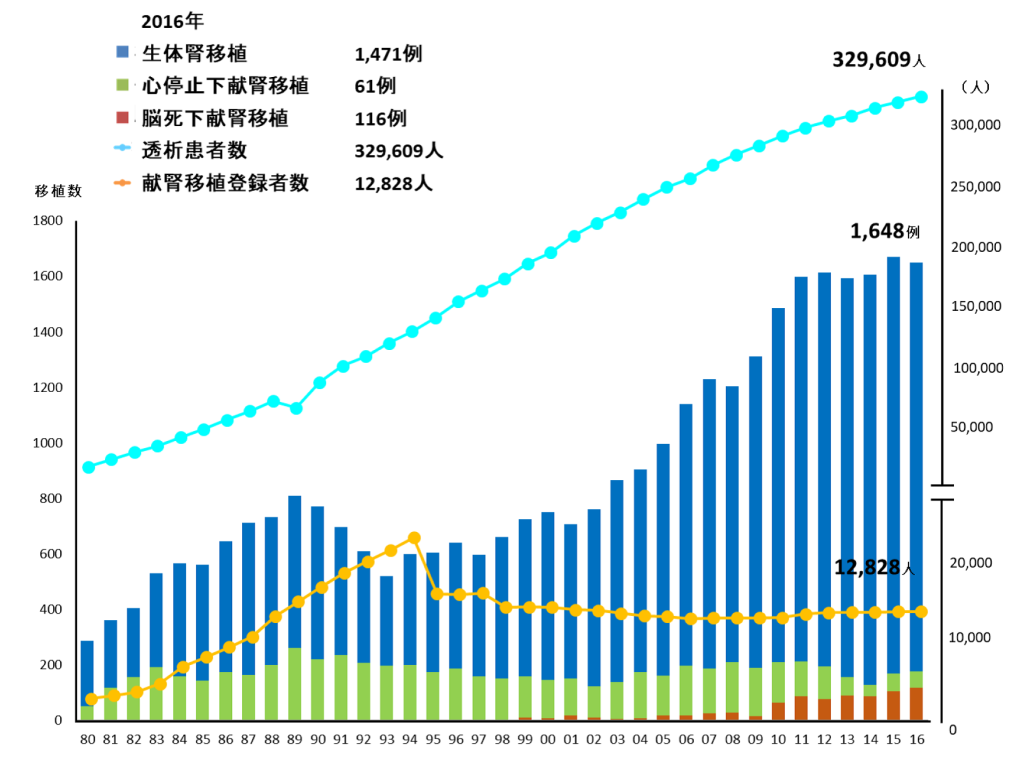
献腎の臓器移植ネットワーク登録患者腎移植希望待機患者数は1万3千で横ばい状態です。
透析患者は増えているなぜ移植と待機患者が変わらないでしょう?
年間約1,000人の透析患者が献腎登録しながらも、腎移植できずに亡くなっています。
(図2)日本腎臓学会ファクトブックより引用
腎移植の問題点は?
1.臓提供者の問題
腎移植を受ける場合は腎臓を提供してくださる方が必須です。 身内に提供していただく方がいない場合は献腎移植に頼らざるを得ませんが、 日本の献腎移植の現状ではそう簡単には移植の機会はまわってきません。
そのためわれわれはこの現状を踏まえてご家族に提供者がいる場合は、 血液型が違っていてもリンパ球クロスマッチ陽性であったとしても 移植可能となるように移植技術の改善を行ってきました。
2.免疫抑制剤の問題
移植された腎臓はご家族から提供されたものであっても厳密にいうと他人のものなので、 体に侵入した異物(細菌やウイルスなど)を排除する免疫というシステムが働きます。 これを拒絶反応といいます。
拒絶反応がおこってしまうとせっかく移植した腎臓が機能しなくなってしまうので、 免疫抑制剤で拒絶反応を
抑えるわけです。そのため移植腎が機能している間は、免疫抑制剤を内服する必要があります。常に免疫抑制剤を内服し拒絶反応の抑制をしなければならず、
その合併症がどうしてもつきまといます。その最も大きな問題は感染症にかかりやすいことですが、
われわれの豊富な経験から予防法、早期発見法、治療法が確立されているので現在はさほど
心配することではなくなりました。 また、免疫抑制剤の内服量は移植から時間が経つにつれ少なくなるので
感染症のかかりやすさも低下します。 しかし、移植後10年、20年経っても拒絶反応の抑制をするため少量とはいえ免疫抑制剤は必要になります。
3.腎臓は一生もつの?
腎移植をした後に不幸にも拒絶反応によって機能しなくなってしまう場合があります。 しかし、最近では新しい免疫抑制剤が開発され拒絶反応の治療法が改善されているので、 以前と比較すると腎臓のもちはますますよくなっています。 移植してから5年以上機能している人の割合は約95%を超えています。 もちろんそれ以上長く腎臓が働いている人もたくさんいますし、移植されて30年以上機能している人もいます。
新潟大学泌尿器科における腎移植の現況と特色
移植、腎血管外科チームの歴史
新潟大学泌尿器科は昭和31年、わが国ではじめての腎移植を行った、伝統ある教室です。 前任の高橋公太教授が平成7年1月に就任以来、腎移植症例数は飛躍的に増加し、平成18年4月に腎移植実施症例数が200例を突破し、平成30年8月現在、通算470人ほどの患者さんに腎移植を実施しています。同時期に県内外の関連病院でも70例をこえる腎移植症例をサポートしており、平成20年以降、新潟大学チームが腎移植をおこなった患者さんは300名を越えています。
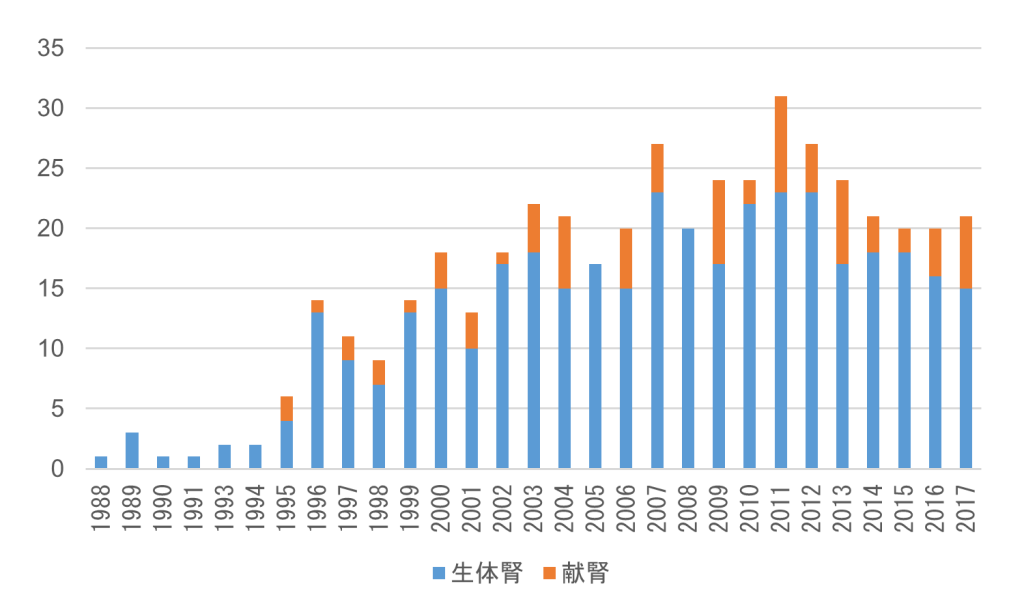
新潟大学泌尿器科における腎移植の現況と特色
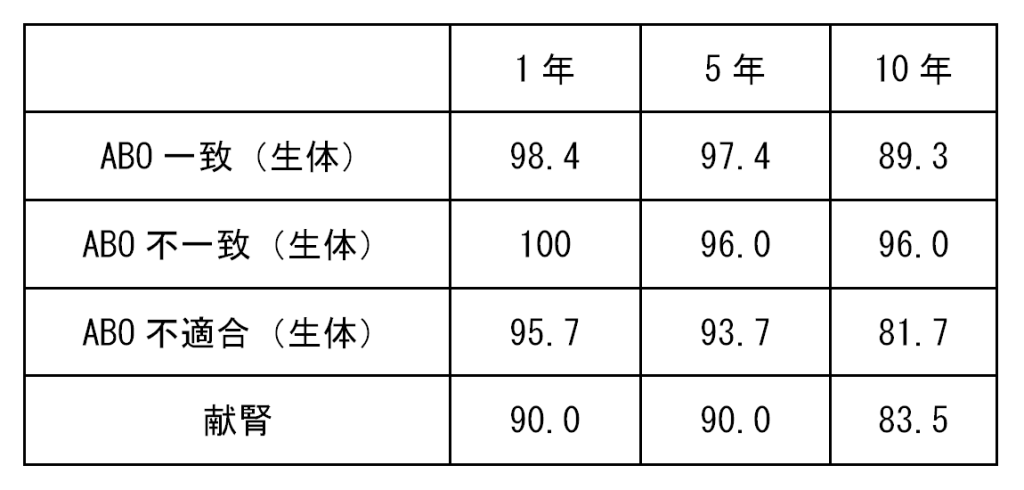
腎移植の成績は免疫抑制薬の進歩と医学の進歩から、以前は血液型が異なった患者間の臓器移植は禁忌でしたが、ABO血液型不適合腎移植も可能となり、その成績は飛躍的に伸びてきています。当院は以前より、ABO血液型不適合腎移植に積極的に取り組んでおります。 最近の新潟大学での移植成績では5生着率においてABO血液型適合腎移植では97.4%、ABO血液型不一致腎移植では96.0%、 およびABO血液型不適合腎移植は93.7%の生着率が得られており、統計学的には差がなく、全国平均と比較しても良好な成績を示しています(表1)。献腎移植も近年は生着率は改善し、5生着率90%と生体腎移植にくらべて遜色ない結果となってきております。これは、2010年に施工された臓器移植法案の改定によりこれまで心停止下での臓器提供が中心だった献腎移植が、脳死下での提供が中心となったことが要因と考えられます。
また、当科は小児腎移植も積極的に行っており2018年3月現在までで36名の小児患者(16歳以下)に腎移植を行っております。当院の小児科にも協力していただき、5年の生着率は96%と非常に良好です。
新潟大学腎移植チームの特色として、泌尿器科、腎臓内科(第二内科)、小児科、臨床薬剤師、移植コーデイネーターとの連携体制があります。 患者さんには手術を担当する泌尿器科のほか、必ず内科医または小児科医に主治医となっていただき、 チーム医療を行っています。毎週金曜日の朝8時には一堂に会して「腎移植モーニングカンファレンス」を開催し、 患者さんの診療方針を検討するとともに、国内外の最新の情報を交換しております。
社会的活動
腎移植医療の普及、推進のために県内外で腎移植に関する講演会を多数、開催しています。 献腎移植の普及啓発を目指して、厚生労働省の科学研究班として、新潟県福祉保険部 健康対策課、新潟県内15病院の全面的な協力の下、 院内コーデイネーター制度を立ち上げ、新潟県腎臓バンク、コーデイネーターとともに臓器提供のご意志を持つ方と、 ご家族のお気持ちを移植に結びつける橋渡しを支援しています。
腎移植の費用は?
腎移植に関する医療費は健康保険や各種医療保障制度が利用できるので、自己負担額は低額で済みます。 以下の医療保障制度を組み合わせると入院費の自己負担の多くは2万円以下となります。 ただし、食事費や室料、診断書などの書類にかかる費用は別途負担していただくことになります。 また、通院における医療費も同様に他の補助が受けられます。 また、ドナーの検査および手術費用は,腎移植術が行なわれた場合は、
レシピエント側の厚生医療から負担されます。が、腎移植術が施行できない場合はドナーは健常者ですので検査料として10~15万円の費用が自己負担となります。
献腎移植をご希望の方へ
献腎移植とは、亡くなられた方から腎臓を提供していただく移植のことです。 献腎移植には心臓死からの移植と脳死からの移植があります。献腎移植を希望される場合には、 臓器移植ネットワークにあらかじめ登録する必要があります。
- 1. 献腎移植登録の手続き
-
献腎移植登録を希望される方は、移植外来を受診していただき登録します。血液型とHLA(白血球の血液型)を調べさせていただきます。 また移植医と腎移植コーディネーターより腎移植に関する詳しい説明をさせていただきます。 登録料は初回登録料が30,000円(2018年現在。今後変更の可能性があり)で、1年毎の更新料が5,000円となっています。
- 2. 腎臓提供の決定
-
腎臓提供される方(ドナー)が出た場合は、臓器移植ネットワークで提供者の血液型、HLAが調べられます。 そこで登録されている方の血液型とHLAとの適合度を調べ、適合度の高い人が数名選ばれ移植候補者となります。 この時点で移植施設より移植を受ける意思があるかどうか確認の連絡が入ります。
- 3. 腎移植の実際
-
腎移植を受けることを了承された方は、すぐに検査と手術のために当院に入院していただくことになります。腎臓が摘出されてから移植されるまでの時間は短いほうが腎臓へのダメージが少ないので、できるだけ早く手術します。病院に着いたら、これまでの透析状況や合併症の状況を教えていただき、 診察と採血、レントゲン、心電図などの検査をさせていただきます。腎移植の手術の前に、血液透析を1度行います。手術の時間は約3時間ぐらいです。献腎移植の場合、移植後すぐに尿が出る場合もありますが、多くの場合はしばらく尿が出ないので、その間は血液透析を行うことになります。通常は約2ヶ月間の入院となります。
入院から移植、そして退院まで
生体腎移植の方は術前検査を当院の外来またはお近くの病院で行い、手術の約1~2週間前に入院していただきます。 入院後は病棟オリエンテーションの後、透析、麻酔科受診、免疫抑制薬の感受性試験や血中濃度測定などを行い、手術に備えます。 手術後は大体2~3日で食事開始、5日で歩行開始、1週間で点滴や尿道の管を外すことができます。急性拒絶反応がなければ術後約1ヶ月半で退院できます。
免疫抑制療法の進歩により急性拒絶反応の頻度、重症度はかなり軽減しましたが、現在でも約20~30%のかたは急性拒絶反応を経験します。診断には腎生検が必要なこともあります。 診断がついたら速やかに治療を行います。ステロイドパルス療法をはじめとする免疫抑制療法による治療により急性拒絶反応の約90%は制御が可能になってきました。
ドナーの方は手術前1週間前に入院、手術後10日間で退院です。 新潟大学では、2000年9月から内視鏡を併用した手術方法を採用し、2008年10月からは内視鏡下でのドナー摘出術を施行して、ドナーの方により負担の少ない手術方法を追求しています。