疾患と治療について
診療のご案内
Index
耳の病気と手術
近年耳の病気に対する手術治療技術が急速に進歩してきています。当科では手術により治癒させることができる耳の病気に対する手術を積極的に行っており、世界のトップクラスの手術件数と術後成績を誇っています。代表的な病気と手術を紹介します。
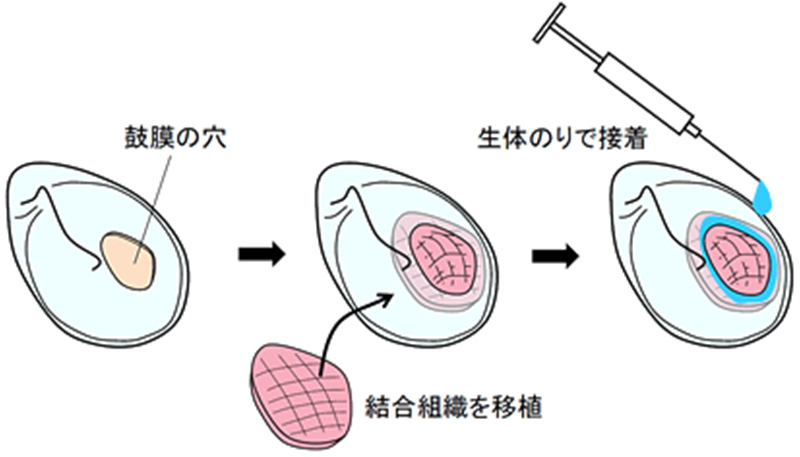
慢性中耳炎
鼓膜に穴が開き慢性的に難聴や耳だれが生じている状態です。大きな皮膚切開を行わず、外耳道から穴を閉鎖する鼓膜形成術(接着法)(図1)により、数日間の入院での治療が可能となっています。
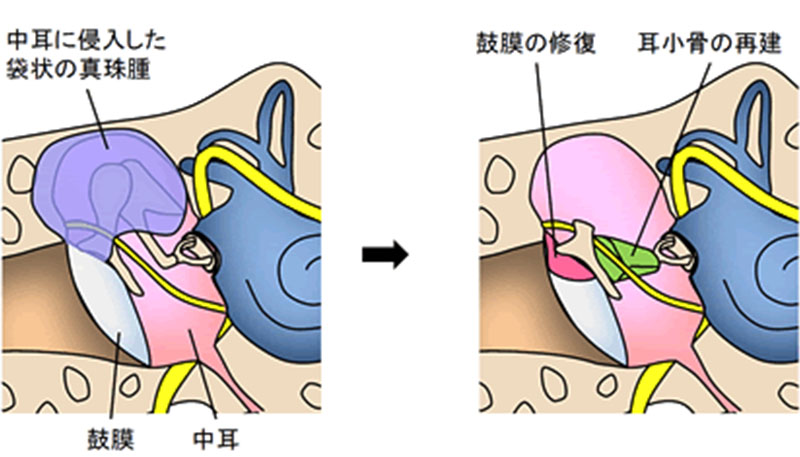
中耳真珠腫
鼓膜が中耳(鼓膜の奥の部屋)に向かって袋状に侵入し、中に角化物が堆積する病気です。悪性化はしない病気ですが、まわりの骨を溶かしながら進展するため難聴や耳だれの他、めまいや顔面麻痺などを起こすこともあります。鼓室形成術(図2)で完治させることができます。
中耳炎術後症
以前に中耳炎を患い手術治療を行うも病変が完治せず、難聴、耳だれなどが続いている状態です。病状に応じて鼓膜形成術、鼓室形成術のほか、耳の構造を正常に近い形に作りなおす乳突腔充填術などを行っています。手術により長年悩まされてきた症状から開放される患者さんがたくさんおられます。
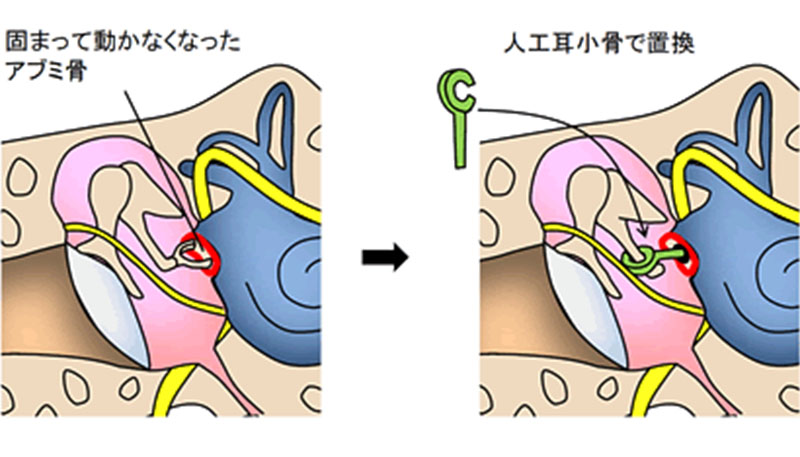
耳硬化症
耳小骨のうち一番奥のアブミ骨が固まり難聴を生じる原因不明の病気です。中年以降発症することが多く、ゆっくりと両耳の難聴が進行していきます。アブミ骨を人工の耳小骨に置換するアブミ骨手術(図3)により劇的な聴力の改善が期待できます。
耳小骨奇形
生まれつき耳小骨の音の伝わりに障害があるために難聴が生じる病気です。前述の鼓室形成術やアブミ骨手術を病状に応じて選択することにより、耳小骨の音の伝導を回復させます。手術による聴力改善率は極めて良好です。
聴神経腫瘍
耳の奥にある聴こえやバランスの感覚を脳に伝える神経(聴神経)から生じる良性の腫瘍です。当科では耳を経由して腫瘍を取り除く方法(経迷路法)により、体に対する負担の少ない手術を行っています。
聴こえの病気、耳鳴、補聴器と人工内耳
代表的な聴こえの病気
突発性難聴
片耳が急に聴こえなくなる病気です。血流障害やウイルスなどが原因ではないかと推測されていますが、原因はわかっていません。めまいを伴うことがあります。
発症から数日以内に治療を行った方がよいとされています。治療は副腎皮質ステロイド薬を用います。当科では必要に応じて、高気圧酸素療法を行うこともあります。
薬剤性・騒音性難聴
抗がん剤などの使用や、長年騒音を聴き続けることで難聴が生じることがあります。いずれも薬剤や騒音を中止することで、難聴の悪化を抑えることができますが、難聴を改善させる治療法は見つかっていません。難聴の程度により、補聴器や人工内耳の装用を考慮します。
慢性中耳炎、耳硬化症など(伝音難聴)
音を伝える鼓膜や耳小骨の異常による難聴は伝音難聴と言い、手術で改善する場合があります。当科では前述のように、さまざまな聴力改善手術を行っています。
聴神経腫瘍
脳の近くにある、聴こえと平衡機能をつかさどる神経から生じる良性の腫瘍です。難聴やめまいで発見されることが多い病気です。原因がわからない難聴やめまいの場合には、この病気を見逃さないように検査することが重要です。
子どもの難聴
難聴をもって生まれてくる子供は1000人に1~2人とされています。幼児期に聴こえにくいまま成長すると、言葉の発達に影響が及びます。そのため、新生児聴覚スクリーニング(生まれた時に受ける聴こえの検査)を受けることが重要です。
当科は新生児聴覚スクリーニング後の精密聴力検査機関(日本耳鼻咽喉科学会認定)に指定されています。精密検査で難聴と診断されたお子さんは、赤ちゃんのうちに補聴器の装用を開始し、聴こえの訓練を行います。補聴器でも十分聴こえない場合は、1歳過ぎをめどに人工内耳の手術をします。装用後は新潟聾学校、長岡聾学校と連携して療育を行っています。
耳鳴
耳鳴は、聴こえの病気に付随することの多い症状です。当科では補聴器を用いた耳鳴治療や、サウンドジェネレータを用いたTRT(Tinnitus Retraining Therapy)を行っています。また、耳鳴に対する認知行動療法も始まっています。詳細は「研究のご紹介」の欄もご覧ください。
補聴器
治療で改善しない難聴に対して、補聴器の装用を行っています。当科では補聴器装用下での各種聴力検査を行う、補聴器適合検査が可能です。難聴が高度である場合は、身体障害者手帳を取得することで補聴器購入の補助を受けることができます。
人工内耳
補聴器でも十分聴き取れない場合に、人工内耳の手術を行っています。当院は新潟県内で唯一、手術が可能な施設です。成人、小児どちらでも手術を受けることができます。
難聴の遺伝子検査
当科では、先天性難聴、若年発症型両側性感音難聴の遺伝子検査を行っています。当院の遺伝医療支援センターの臨床遺伝専門医とともに遺伝カウンセリングをいたします。
めまい・平衡の病気
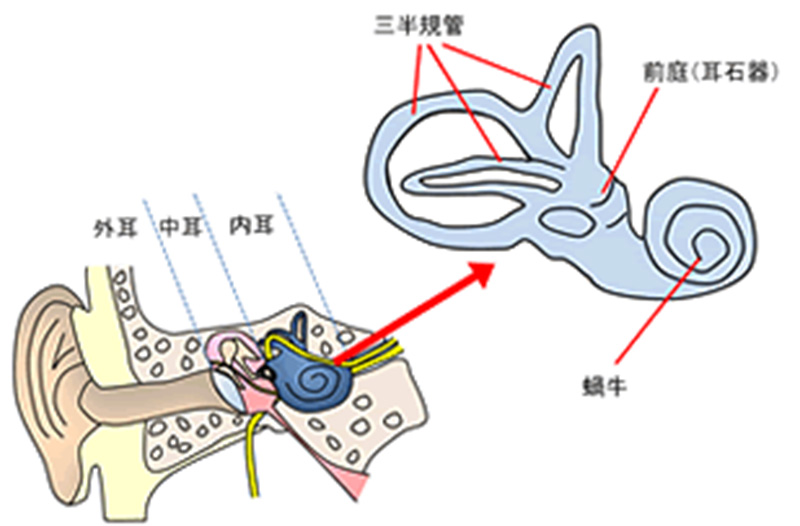
耳は大きく分けて外耳、中耳、内耳に分けられます。内耳には音を感ずる蝸牛と重力に対する頭の位置や頭の運動を感ずる耳石器、三半規管があります(図1)。人間は三半規管や耳石器の働きで頭の位置・動きを感じ、目の動きや首・手足の運動を調節することで、姿勢を安定に保つことができます。内耳に異常が起きると聞こえの障害だけではなく、バランスの障害が起こることもあります。自分の頭の運動を正確に感ずることができなくなり、動いていない自分の頭(体)が回ったように、あるいは揺れているように感じ、これをめまいとして自覚します。
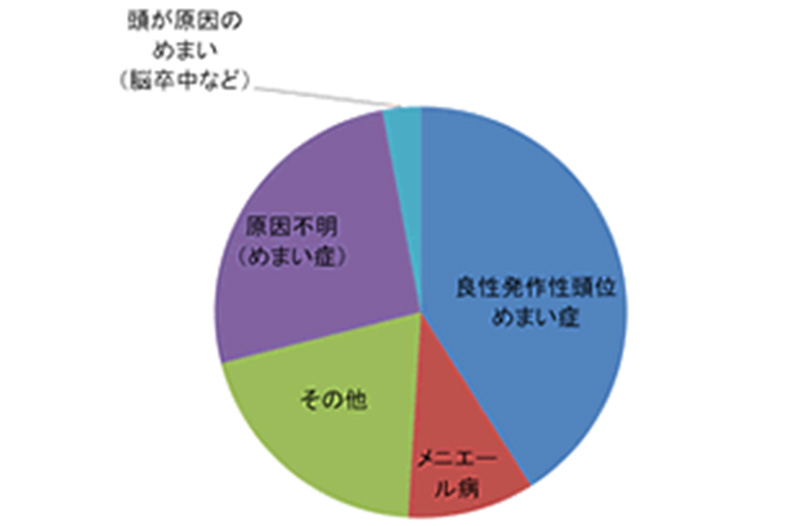
「めまいはどこの病気?」と考えたとき、多くの方は頭の病気を想像されると思います。しかし、めまいの原因について統計を取ってみると頭の病気はほとんど無いことが分かります(図2)。図の中で多くを占めている良性発作性頭位めまい症は耳が原因のめまいです。
代表的なめまい疾患
良性発作性頭位めまい症
起き上がったり、靴ひもを結んだりといった頭の動きを伴う動作をきっかけに突然起こるめまいです。めまいの続く時間は数秒~数分ですが、同じ動作をすると同様のめまいが起こります。耳石器からはがれた耳石が三半規管に入り込んで三半規管内のリンパの流れを乱すことにより生じるといわれています。浮遊耳石置換法という方法を用いて耳石を半規管内から追い出す治療を行います。
メニエール病
耳鳴りや難聴に伴ってめまいが起こる病気です。聞こえの症状とめまいがほぼ同時に出現して繰り返すのが特徴です。音を感じる蝸牛の中にはリンパ液が入っていますが、何らかの原因でリンパ液が増えすぎて水ぶくれ状態(内リンパ水腫)になってしまうとメニエール病になるといわれています。近年、造影MRIを用いて内リンパ水腫を可視化する研究が進められており、当院でも共同研究に参加しています。治療は内服薬が中心となります。内服で改善が乏しい場合は特殊な機械を貸し出して自宅で行う中耳加圧療法や内リンパ嚢開放術という手術を行うこともあります。几帳面な人、ストレスを多く抱える人に多い病気といわれ、規則正しい生活、休養、気分転換、適度な運動が症状の改善に効果があるといわれています。
脳卒中(急性脳血管障害)によるめまい
前述のように、頻度は少ないのですが怖い病気です。意識の障害、言葉の障害(ろれつが回らない)、痺れて手足が動かない、嚥下(飲みこみ)の障害、感覚の障害(触っても判らない)、物が二重に見える、ハンマーで殴られたかのような激しい頭痛などといった症状がめまいに伴って、あるいは前後して起こるようであれば神経内科や脳神経外科への受診が必要になります。
当科におけるめまい診療の特色
持続性知覚性姿勢誘発めまい(Persistent Postural-Perceptual Dizziness, PPPD)
めまい症は原因不明のめまい症状に対してつける病名ですが、統計では約1/4を占めています。めまい症を含む慢性めまいの多くは、これまで原因がはっきりしないため治療にも難渋し、長年症状と付き合うことになる患者さんも少なくありませんでした。しかし近年では、「持続性知覚性姿勢誘発めまい(Persistent Postural-Perceptual Dizziness, PPPD)」という新しい疾患概念が提唱され、2018年にWHOの国際疾病分類ICD-11に収載されました。正しく診断し治療を行えば、多くの方の症状改善が得られるようになってきています。PPPDは、ぐるぐる回るような急なめまいを発症後、急性期症状は改善するものの、ふわふわして雲の上を歩いているような状態が、3ヵ月以上にわたってほぼ毎日みられる疾患です。症状を悪くする3つの要因があり、①立ったり歩いたりすること、②体を動かしたり、動かされたりすること(エスカレーター、電車、バスへの乗車など)、③複雑な模様や激しい動きのある映像を見ること、により症状は増悪します。中でも③が特に特徴的で、大型のスーパーやホームセンターの陳列棚を見ることでも症状が悪くなるため、患者さんからは「買い物に行くことができない」といった訴えをよく耳にします。
治療としては、薬物療法やリハビリテーション、精神療法の1種である認知行動療法などを組み合わせることで、症状の改善を期待することができます。しかしながらこの疾患は、まだ正確に原因が解明されておらず、患者さん全員の症状を十分に改善するまでには至っていないというのが現状です。当科では、PPPDの病態解明ならびにより良い検査・治療の確立を目指し、日々研究を進めています。
顔面神経麻痺
顔の半分が動かなくなる病気、それが顔面神経麻痺です。具体的には、目が閉じない、まばたきができない、額、鼻、口が動かず、顔にしわがよらない、口角が下がる、口に含んだ水がこぼれるなどの症状が顔の片方にみられます。顔面神経麻痺は、第7脳神経である顔面神経の障害によって生じます。顔面神経には、顔面の運動神経の他に、涙などを分泌する副交感神経と味覚神経が含まれるため、目の乾きや充血、舌の違和感、味覚が鈍くなるなど多彩な症状がみられます。
顔面神経麻痺の原因は、頻度の高いものから、ベル麻痺、ハント症候群、頭部外傷、中耳炎、腫瘍(耳下腺癌、聴神経腫瘍、顔面神経鞘腫、脳腫瘍など)、脳梗塞・脳出血などがあげられます。他に原因を特定できない顔面神経麻痺は、ベル麻痺と呼ばれていて、5割以上をしめています。ハント症候群は、顔面神経の膝神経節という場所で水痘・帯状疱疹ウイルス(VZV)が炎症を起こす病気です。
当科外来では、血清ウイルス抗体検査、CT、味覚検査、電気刺激を用いた生理検査などを行って原因検索、予後(麻痺の治りやすさ)診断を行い、予後が悪いと予想される患者さんには顔面神経減荷術という手術治療を推奨しています。
鼻の病気
代表的な鼻の病気としては、慢性副鼻腔炎、アレルギー性鼻炎(花粉症を含む)、鼻副鼻腔腫瘍、嗅覚障害などが挙げられます。それぞれについて説明します。
副鼻腔炎症疾患
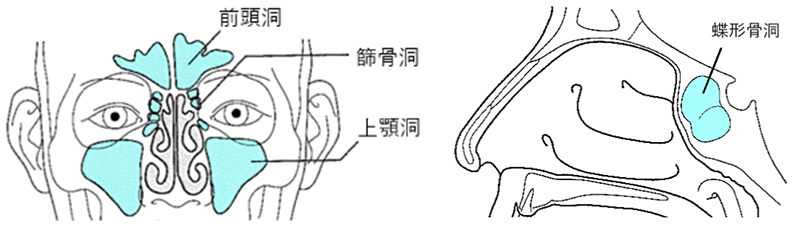
副鼻腔は鼻の周囲にある空洞です。左右それぞれに4種類(上顎洞、篩骨洞、前頭洞、蝶形骨洞)、計8つの副鼻腔があります。副鼻腔は自然口と呼ばれる小さな孔で鼻の中(鼻腔)と交通しています。副鼻腔炎は、細菌、ウイルスやアレルギーなどにより、副鼻腔の粘膜に炎症が起こり、粘膜の腫れや粘性の鼻水、膿などを生じる病気です。炎症が続くと、鼻の中にポリープ(鼻茸)ができることがあります。
慢性副鼻腔炎/好酸球性副鼻腔炎
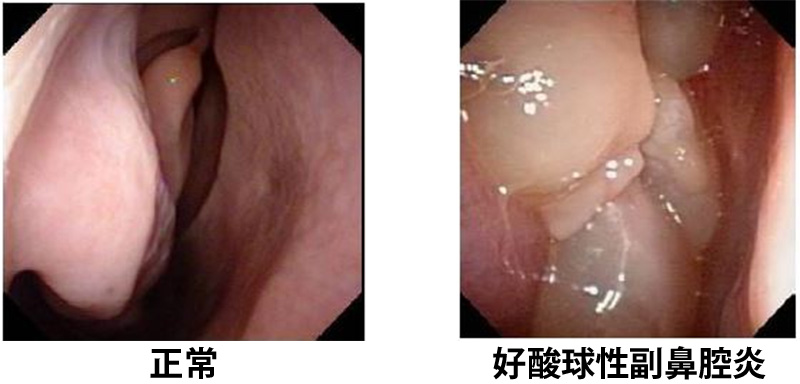
副鼻腔炎が3か月以上続く場合、慢性副鼻腔炎と診断されます。細菌やウイルス感染が主に関与する慢性副鼻腔炎(いわゆる蓄膿症)と、慢性副鼻腔炎の中でアレルギーが関与する治りにくい好酸球性副鼻腔炎があります。
一般的な慢性副鼻腔炎は少量の抗生剤による治療が有効であることが多いですが、しばらく継続しても改善が見られない場合は手術治療を考慮します。
好酸球性副鼻腔炎は嗅覚障害が起こりやすい、ポリープができやすい、再発しやすいといった特徴があり、有効な薬が少なく治療に難渋する病気です。ステロイド薬が有効ですが、副作用の問題があり長期連用は避けることが望ましく、頻回の使用が必要となる場合は手術治療が考慮されます。条件を満たせば生物学的製剤という皮下注射の薬を投与することがあります。
アレルギー性鼻炎(花粉症)
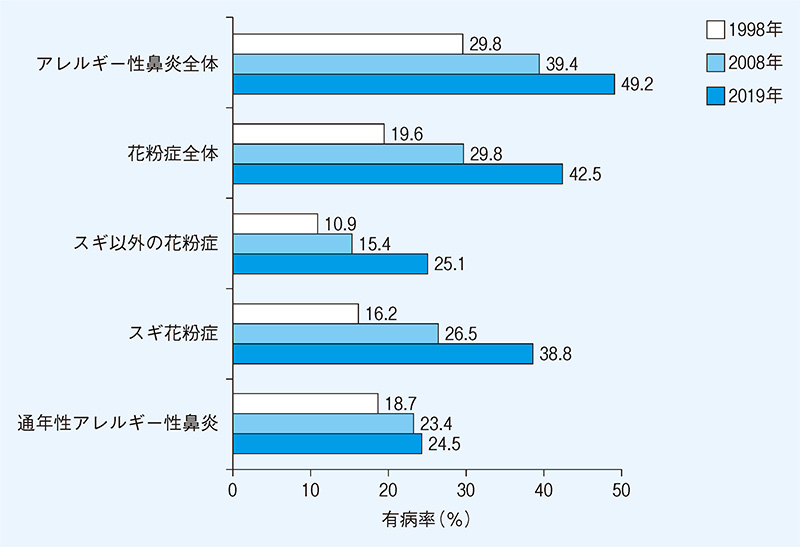
アレルギー性鼻炎は、鼻に侵入したほこりや花粉に対して鼻粘膜の免疫系が過剰に反応した結果、くしゃみ、鼻水、鼻づまりといった症状が出る病気です。中でもスギ花粉症が有名ですが、スギ花粉以外の花粉やほこり、ダニなども原因物質(アレルゲン)となります。患者さんは毎年増加しており、2019年には、日本人の約2人に1人の割合でアレルギー性鼻炎を発症していると報告されています(図1)。
アレルギー性鼻炎の対処法で最も基本的なことはアレルゲンの回避です。こまめな掃除や、外出時にはマスクやメガネを着用する事を心掛けて下さい。インターネットやメディアなどで花粉飛散情報を入手することも有用です。
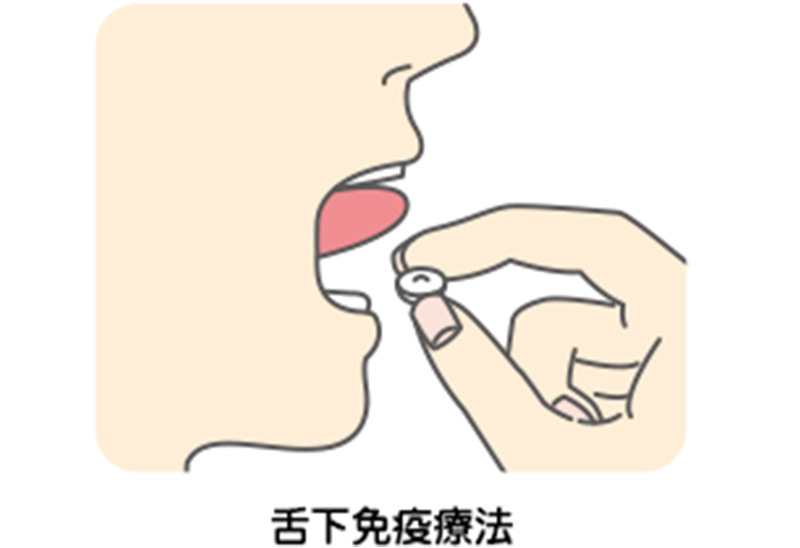
アレルギー性鼻炎の治療は、内服薬と点鼻薬を用いるのが一般的です。投薬をおこなっても強い症状が改善しない重症の場合や、減薬を希望する場合には手術治療を行なうこともありますが、いずれもアレルギー性鼻炎そのものを治すのではなく、症状の緩和が目的です。ダニアレルギー、スギ花粉症に対しては、舌下免疫療法とよばれるアレルゲン免疫療法が可能です(図2)。アレルゲン免疫療法はアレルギー性鼻炎の根本的な治療であり、症状の緩和が期待できます。このように、アレルギー性鼻炎の治療はいくつかあり、患者さんの希望や症状の程度から治療法を選択しています。
鼻副鼻腔腫瘍
鼻腔や副鼻腔内に腫瘍という自律的に増殖する塊(組織)が形成されたものが鼻副鼻腔腫瘍で、良性腫瘍と悪性腫瘍に分けられます。
良性腫瘍の代表的なものは鼻副鼻腔乳頭腫です。腫瘍が小さい場合、症状はありませんが、ある程度大きくなると鼻づまりが生じます。また、匂いを感じなくなったり、鼻血が出やすくなったりすることもあります。鼻腔内の観察とCTやMRIといった画像検査で発見されますが、最終的には腫瘍の一部を採取し、病理組織検査によって診断されます。
治療は手術による腫瘍の摘出となります。近年ではほとんどの場合、内視鏡下鼻・副鼻腔手術とよばれる鼻の入り口からの内視鏡操作によって摘出が可能であり、低侵襲な手術となっています。
鼻副鼻腔にできる悪性腫瘍には様々な種類(組織型)があり、それぞれ治療法が異なります。一般的には抗がん剤、放射線治療、手術を組み合わせて治療を行う必要がありますが、腫瘍の大きさや組織型、部位によっては内視鏡手術で治療可能な場合もあります。
嗅覚障害
匂いが鈍くなったり、匂いを全く感じなくなったりする病気が嗅覚障害です。嗅覚障害は気がつきにくい感覚障害であり、いつのまにか匂いを感じなくなっていたということもあります。
嗅覚障害の原因としては慢性副鼻腔炎が最も多く、次いで感冒後嗅覚障害、外傷後嗅覚障害となります。また近年では認知症に伴う嗅覚障害も注目されています。
慢性副鼻腔炎では、鼻ポリープにより嗅裂(匂いを感じる部位)の閉塞が原因であり、投薬や手術治療で改善が期待できます。感冒後嗅覚障害は、風邪を引いた後に持続する嗅覚障害のことで、匂いの神経の障害により生じます。外傷後嗅覚障害は頭部への強い衝撃により、匂いの神経が切れてしまうことで生じます。現在のところ、感冒後嗅覚障害と外傷後嗅覚障害には確立された治療法はありませんが、漢方薬や嗅覚のリハビリテーションの有効性が報告されています。また、アルツハイマー型認知症では初期の段階から嗅覚障害が生じることが知られており、嗅覚の検査が認知症の早期発見に有用との報告もあります。
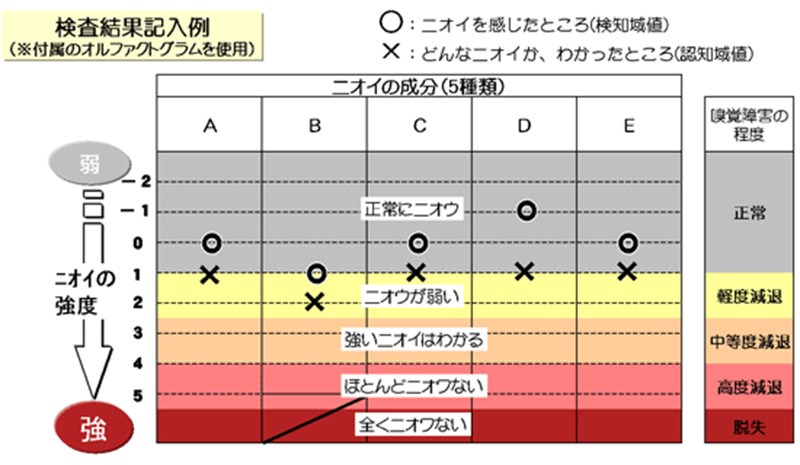
当科では、においアンケートや嗅覚検査(図3)により嗅覚の程度を評価するとともに、鼻内視鏡検査や画像検査を行ない、嗅覚障害の原因を調べた上で、最適な治療法を選択しています。
口と咽頭の病気
睡眠時無呼吸症候群、扁桃病巣感染症、口腔咽頭の炎症による病気や咽喉頭異常感症、味覚障害など多岐に渡る病気を診察しています。
近年受診が増加しているのは睡眠時無呼吸症候群です。放置すると、成人では高血圧・心筋梗塞、脳卒中、日中の眠気による事故などの原因になります。また、小児では夜尿(おねしょ)や成長・発育の妨げになることもあります。当科では無呼吸の多くの原因となる鼻、口腔、咽頭すべてを診察できることが特徴です。特に、小児の無呼吸は扁桃組織の肥大により気道が狭くなってしまうことが原因の多くです。当科では無呼吸のひどいお子さんには積極的に扁桃に対する手術を行っています。そして肥満や顔・顎にも問題があるお子さんでは小児科や歯科と連携して治療にあたっています。
扁桃病巣感染症とは口蓋扁桃(いわゆる扁桃腺)が原病巣となり他の臓器に病気を引き起こす病態です。当科ではIgA腎症や掌蹠膿疱症の方を中心に、内科や皮膚科と連携して扁桃摘出の手術を行っています。
緊急の診察が必要となることが多い急性炎症による病気として、急性扁桃炎や急性咽喉頭炎があげられます。扁桃炎でも内服薬で治る比較的軽症の方から、緊急入院が必要になる重症の扁桃炎、扁桃炎が悪化して入院や手術が必要となる扁桃周囲膿瘍や深頸部膿瘍、急性喉頭蓋炎などにも対応しています。
その他、のどの違和感を訴える咽喉頭異常感症や味覚障害などの診察・治療も行っています。口腔・咽頭の病気は食道や胃、腸といった消化管の病気や膠原病と関連していることもあり、そのような疑いがある場合は内科と連携して治療にあたっています。
声の病気
ヒトや動物は肺から出した空気を使って、口からさまざまな音を出します。ヒトが他の動物と違うのは、単純な音ではなく、たくさんの声を用いて、言葉を操り、コミュニケーションがとれることです。声はのど仏の奥にある声帯が振動することにより発せられます。声帯は1秒間に100回以上の周期的な振動をします。声帯から出た音は、のど、口、舌の位置、動きにより変化し、さまざまな声そして言葉をつくります。声帯に障害が起き、声が枯れる状態を嗄声(させい)といい、その状態を音声障害と呼びます。また、のど、口、舌などの障害で声がうまく作り出せない状態を、構音障害と呼びます。音声障害の原因は、声帯ポリープなど声帯の振動を物理的に妨げるものから、声帯の動きを司る神経や筋肉の障害、さらには精神的要因、加齢性変化までさまざまです。当科では、一般内視鏡検査やCT検査以外にストロボスコープや声の質を客観的に評価する音響分析などを用いて検査します。その結果から、音声リハビリテーション、ボツリヌス注射治療、手術治療(喉頭微細手術、音声改善手術)など、個人個人に適した治療を行っています。
飲み込みの病気
「栄養を摂る」ことは人間が活動するうえで欠かせないものです。しかし、高齢化や医療の進歩に伴い「口から栄養を摂れない」、すなわち「嚥下障害」を有する患者さんが増加しています。当科では、胃瘻などの経管栄養を用いて「栄養を摂る」だけではなく、「口から食べたい」という人間の本質に対して検査、治療を行っています。嚥下障害の原因は、加齢性変化や脳梗塞、神経変性疾患などの中枢性の病気から咽頭や喉頭の病気など多岐にわたります。そのため嚥下障害の方のQOL(生活の質)を高めるには嚥下障害を正しく評価し、その原因を究明し個人個人に適した治療を行うことが重要です。
嚥下機能は1)口の中で噛み砕いて(咀嚼して)飲み込みやすくなった食物を咽頭へ送り込む口腔期、2)咽頭へ送り込まれた食塊が嚥下反射により咽頭を通過し食道へ送り込まれる咽頭期、3)蠕動運動により食塊が食道から胃に送り込まれる食道期に分けられます。咽頭期に生じる嚥下反射は1秒以内に完結する素早い運動で、その短時間に脳幹から咽頭まで多くの器官が連動する非常に精巧な運動です。
当科では嚥下内視鏡検査や嚥下造影検査などを用いて嚥下機能を評価しています。嚥下障害を取り除くことが難しい病状の方は、リハビリテーション科や歯科(摂食嚥下リハビリ科)と連携し、飲み込みの訓練や食物の形態・食べ方などを工夫するリハビリテーションをすすめています。また、リハビリテーションを行っても口から食べることが困難な場合や食物の形態を上げたい場合には、手術治療(嚥下機能改善手術、誤嚥防止術)を当科では行っています。
耳鼻咽喉科・頭頸部外科のがん治療
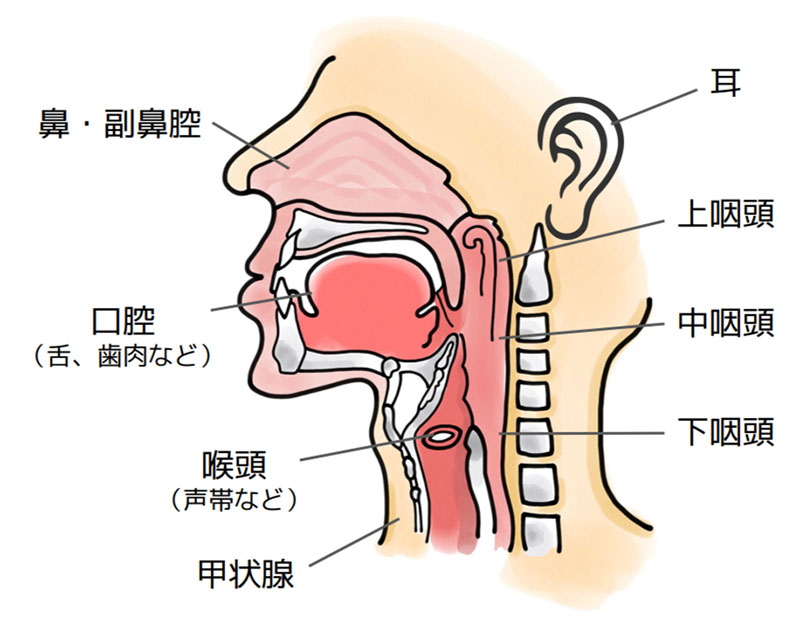
耳鼻咽喉科の中でも頭頸部(図1)にできるしこり(腫瘍)を専門に扱う分野を「頭頸部外科」と呼びます。複数の頭頸部がん専門医が中心となり、口腔(舌、歯肉など)、鼻・副鼻腔、上・中・下咽頭、喉頭、甲状腺、唾液腺(耳下腺、顎下腺、舌下腺)、耳などにできる腫瘍の治療を行っています。
なかなか治らない口内炎や歯茎の腫れ、飲み込みにくい、声がかすれる、首にできたしこりなどの症状がある場合は頭頸部外科にご相談ください。
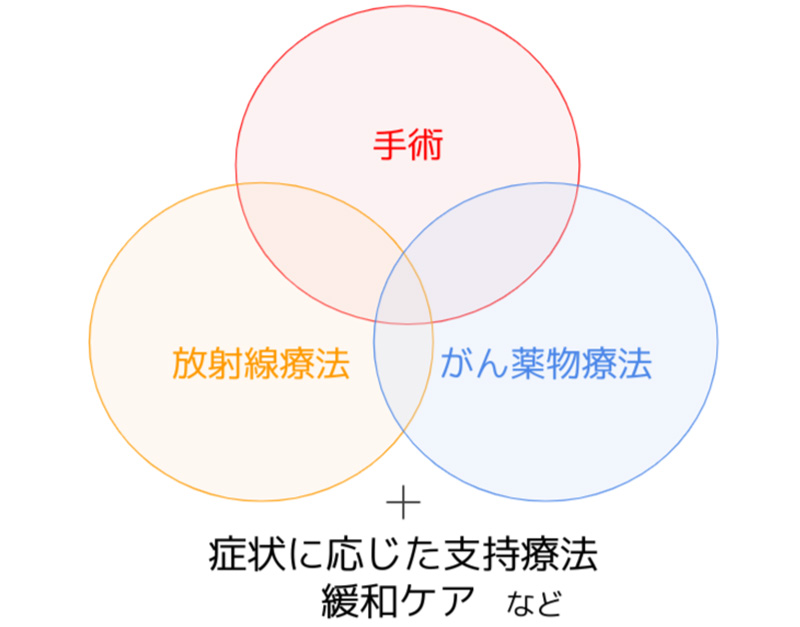
当科では年間180例を超える症例のがん治療を行っております。県内では数少ない集学的治療(手術、放射線療法、がん薬物療法など様々な治療法を組み合わせて行うこと)が可能な施設の一つです(図2)。
頭頸部腫瘍の治療では、摂食・嚥下、発声、呼吸などの生活を送るうえで必要な機能を可能な限り温存しつつ、根治性を高めることが重要です。進行がんでは、抗がん剤と放射線療法を同時に行う「化学放射線療法」や、切除した部位を自身の足やお腹など別な組織で再建する「切除・再建手術」を行うことがあります。また、咽頭の早期がんに対しては、低侵襲な内視鏡下切除術にも積極的に取り組んでいます。近年発達してきた分子標的薬や免疫チェックポイント阻害薬などのがん薬物療法についても、頭頸部癌診療ガイドラインに沿ってさまざまな治療法を提案することが可能です。
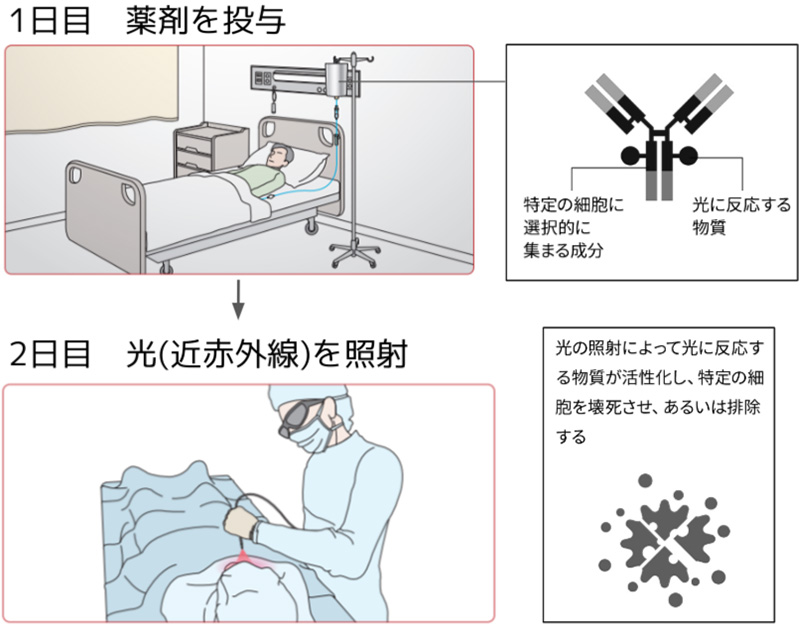
光免疫療法について
光免疫療法とは、光に反応する薬を投与し、薬ががん細胞に十分集まったところで光を当て、がん細胞を死滅させる新たな治療法です(図3)。
頭頸部がん治療の一つとして、2020年9月に日本でのみ保険診療として治療が可能となりました。
治療適応となるのは、標準的な手術、放射線療法、がん薬物療法を行った上で「手術治療ができない、進行した又は再発した頭頸部がん」の方です。
当科では、日本頭頸部癌学会の指針に沿って診察・検討し光免疫療法を行っております。
頭頸部がんの具体的な治療方針については、患者さまの全身状態と病気の進行度を踏まえて慎重に決定する必要があります。当科の「腫瘍外来」では頭頸部がん専門医による診察・検査・診断を行っています。詳しくはこちらでご相談ください。