疼痛機序班
 麻酔には鎮痛、筋弛緩作用、意識消失、有害反射防止4つの要素があることが知られている。このうちどれが最も重要かという論議はあまり意味のないと考えられるが、私たちが最も注目しているものに鎮痛がある。痛み
のある患者に、鎮痛を充分得るにはどうしたら良いか、という問題を臨床の現場では常に問いかけられている。
麻酔には鎮痛、筋弛緩作用、意識消失、有害反射防止4つの要素があることが知られている。このうちどれが最も重要かという論議はあまり意味のないと考えられるが、私たちが最も注目しているものに鎮痛がある。痛み
のある患者に、鎮痛を充分得るにはどうしたら良いか、という問題を臨床の現場では常に問いかけられている。
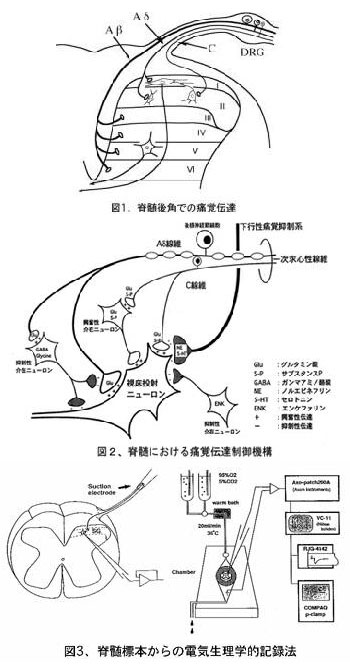
その問題に答えるには、人間が痛いということはどんなメカニズムが関わっているのかを理解すべきであろう。人間は最終的には大脳で痛みの感覚を認知するが、体のある部分に痛みを感じてそこから大脳までの痛み情報の伝達経路に脊髄という場所がある(図1)。脊髄には痛み情報を中継する構造があり、その中継地点には痛みの情報を強めたり弱めたりする調節機構(図2)が備わっていて、その働きが痛みの情報を正しく大脳に伝えるために重要な働きをしている。
その調節機構の関与により、体に損傷が及ぶような状況では痛く、その危機が去れば痛みは消失するという生体を維持するのに都合よい機能が発揮されている。しかし何らかの原因でその働きに変調を来せば痛みの正しい伝達が損なわれ、異常な痛みを感ずる状態に陥る(神経因性疼痛、慢性疼痛など)こともよく知られている。
そこで私たちは、ネズミの脊髄を取り出しそれに電極を刺入する電気生理学的方法を用いて、脊髄における痛みの伝達とその調節機構を観察し、ある薬剤が脊髄において痛覚痛覚伝達にどのような影響を及ぼすか検討することにより、鎮痛状態あるいは鎮痛法という麻酔科学分野における重要なテーマにアプローチしている。あるいはそれらの異常状態についての研究を行っている(図3,4,5)。
今後は、従来の電気生理学的研究法を継続していくとともに、脊髄スライス標本に、細胞内カルシウム濃度イメージングや電位感受性色素を用いた興奮伝搬の解析法などの新しい研究方法を応用し脊髄における痛みの伝達とその制御に関した研究を進めていく予定である。
(岡本 学)
 |
 |
 |
|
図4:灌流中の脊髄スライス標本
|
|
図5:赤外線微分干渉顕微鏡を使った脊髄後角神経細胞からのホールセルパッチクランプ
|

