不整脈領域分野
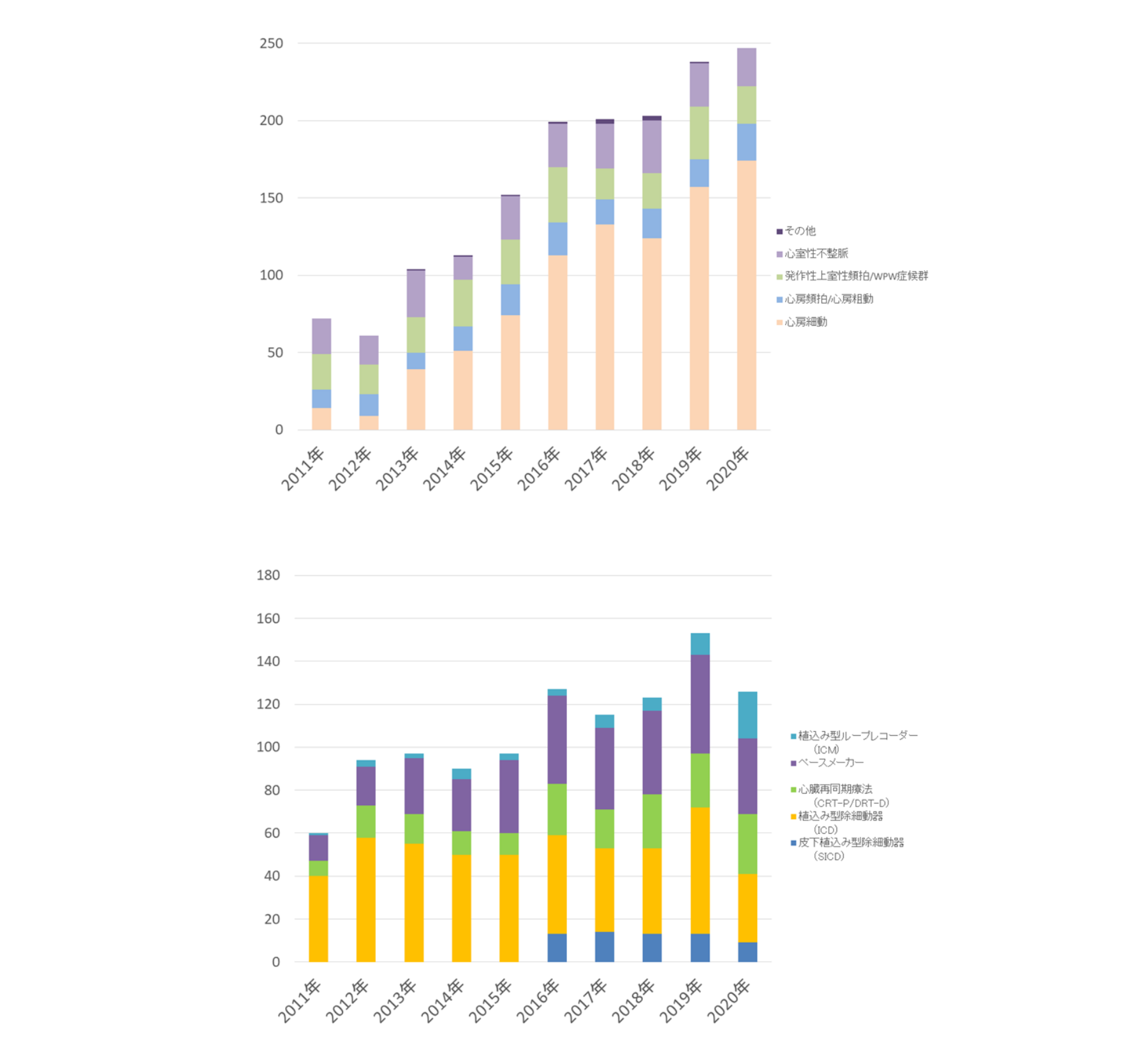
循環器内科では年間200件以上の不整脈診断・治療のためのカテーテル検査を施行しており、新潟県における不整脈治療に貢献しています。他院、他県から数多くの紹介患者さんを受け入れており、特に難治性不整脈(心室頻拍など)や心房細動患者さんは当科への紹介数が多く、カテーテルアブレーション、植込み型除細動器(ICD)などの治療件数が年々増加しております。
心房細動
心房細動は不整脈疾患の中で頻度が高い部類に入り、高齢者になるほど多く見られます。現在、日本では高齢化社会を迎え心房細動はどんどん増加傾向にあります。このまま増加すると、2050年には心房細動患者が全国で103万人に達し、全人口の1.1%を占めるといわれています。新潟県でも今の人口で計算すると、約2万5千人の方が心房細動を発症することになります。心房細動の患者さんは、健診ではじめて指摘されるような症状が比較的少ない方もいますが、発作による強い症状を呈する方もいます。
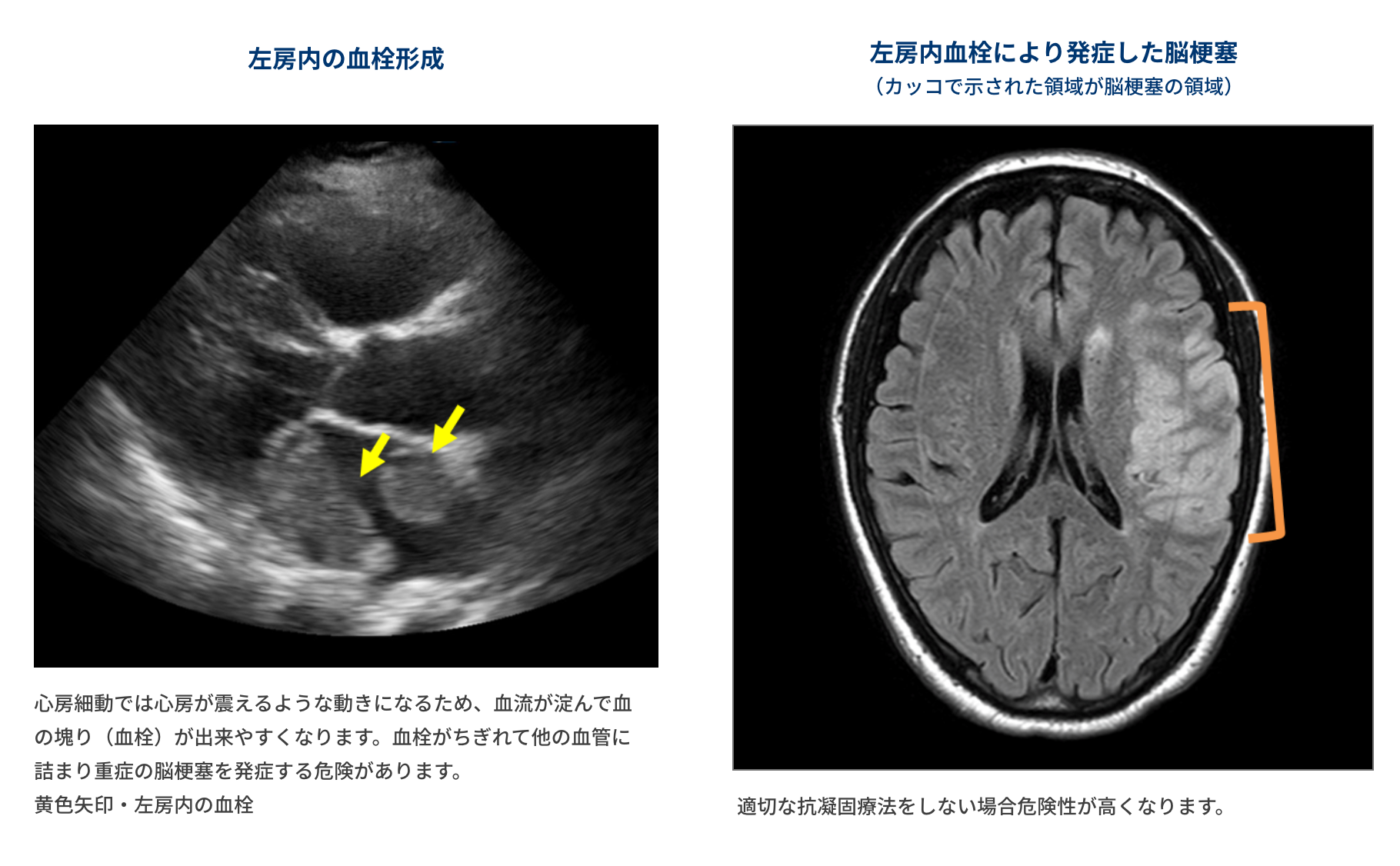
心房細動の一番怖い合併症は血栓塞栓による脳梗塞です。著名な監督、首相経験者などの有名な方が心房細動による脳梗塞をきたしてしまったことは、大きな衝撃を持って伝えられました。そして、心房細動による脳梗塞はとても重症化しやすいことが知られています。1年で半分の方がその後命を落とすというデータも出ています。脳梗塞の原因は心房内にできた血栓で、心房細動が持続することにより血液が心房内によどみ主に左心耳と呼ばれる袋状の場所に血栓ができやすくなります。そのため、血栓が起きやすい危険因子がある人(脳梗塞の既往がある、年齢75歳以上、高血圧、糖尿病、心不全)は血栓を予防する抗凝固療法の適応となります。抗凝固療法には古くからワーファリンという薬が使用されていましたが、食べ物(特に、納豆が食べられないことで有名)や他の薬との相性が問題になります。そのため現在では、プラザキサ、イグザレルト、エリキュース、リクシアナなどの直接型経口抗凝固薬と呼ばれる薬剤が一般的に用いられるようになりました。
心房細動は時に動悸や胸痛、息切れなどの強い症状で患者さんを悩ませます。その際には抗不整脈薬が用いられますが、長期的には不確実な効果しか得られない場合が多いことが分かってきました。そのため現在は、カテーテルアブレーション手術で根治を目指すことが増加しています。当院では症状でお困りの方や、心房細動が心不全の原因となっている方を中心にカテーテルアブレーションをご相談しています。アブレーションの効果が得られにくい左心房が高度に拡大した方には、抗凝固療法による脳梗塞の予防と心房細動の心拍数を調整する薬物治療を中心に個々の患者さんで相談いたします。
カテーテルアブレーションで用いられるカテーテルとは、長くて細い管状の器具のことを呼びます。不整脈に対するカテーテル処置では、主に足や首の血管からカテーテル挿入して先端を心臓まで運びます。特殊なカテーテルを用いて高温や冷却によって心筋壊死を誘導し、不整脈を消失させる処置のことをアブレーション(心筋焼灼術)と呼んでいます。心房細動を中心にほとんどの頻拍性不整脈(脈の早い不整脈)がカテーテルアブレーションにより治療できる時代となりました。心房細動に対するカテーテルアブレーション治療の有効性は、発作性心房細動であれば1回の治療で70~80%です。心房細動が再発してしまっても2回目の治療を行うことで80~90%の患者さんにおいて心房細動を抑制することが可能です。また、心房細動が持続してしまって薬物治療が効かないような患者さんにおいても、カテーテル治療が有効な場合も多く認められます。現在、当院では、3種類あるカテーテル治療器具から患者さんの病状や心臓の形態に合わせて使用器具を選択し、心房細動のカテーテルアブレーション治療に当たっています。
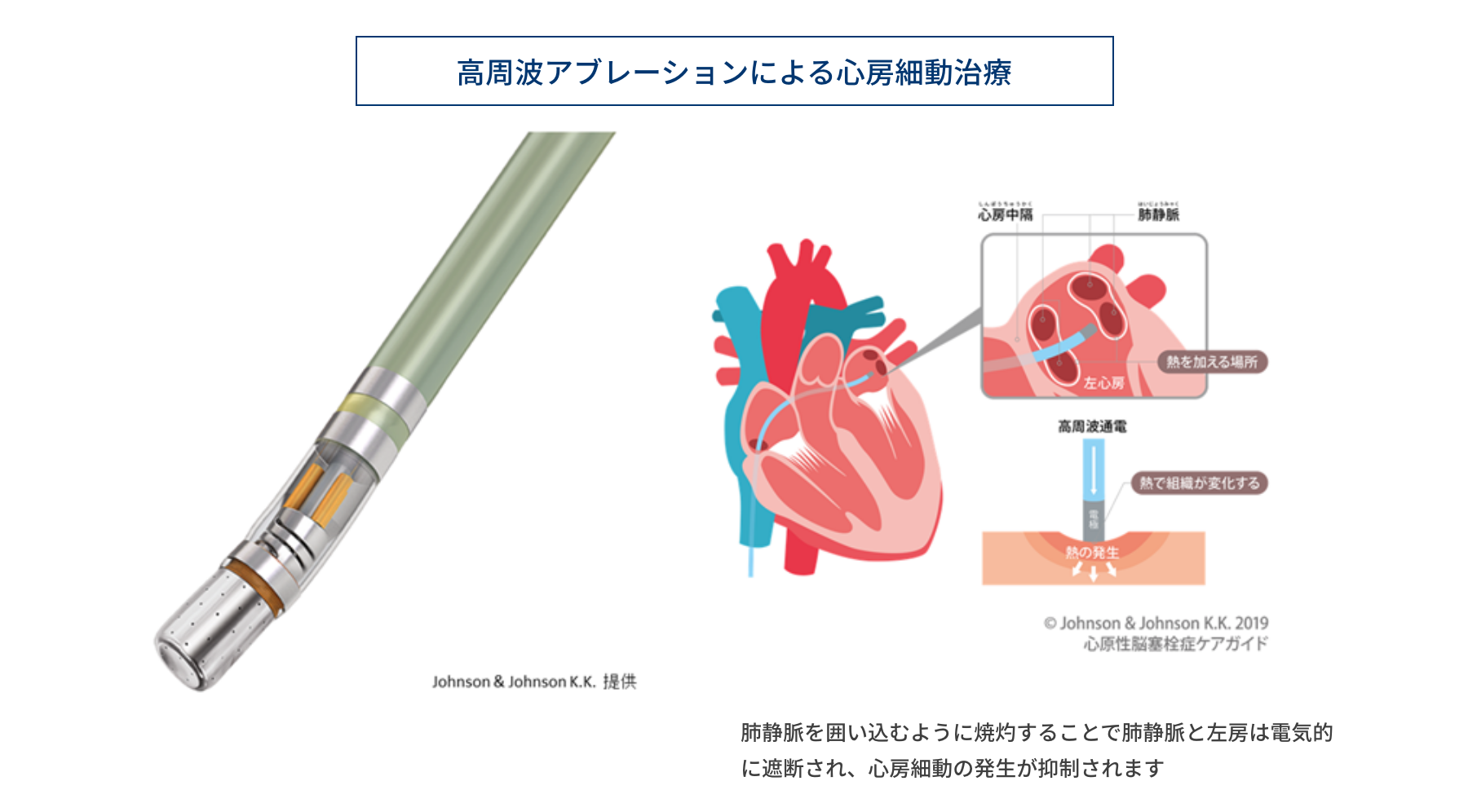
1. 高周波カテーテルアブレーション
20年以上前からさまざまな不整脈のアブレーション治療に用いられているカテーテル器具です。カテーテル先端と体幹に貼った対極板の間に高周波の電気を流すことによって、カテーテル先端部分に熱を発生させます。不整脈の原因となっている異常な心筋や、不整脈の通り道となっている部位の心筋を標的にします。カテーテルを動かし、標的とした部分で通電することにより熱による心筋壊死を生じさせて不整脈を治療します。心房細動のメカニズムはまだ十分に明らかになっていませんが、左房に接続している肺静脈付近の心筋から心房細動のきっかけになる異常な興奮が生じることが分かっています。また、心房細動の持続にも肺静脈付近の心筋が関与していることが知られています。そのため、心房細動のカテーテル治療では、左右上下の4本の肺静脈の入り口付近にカテーテルを留置して高周波によるアブレーションを行います。肺静脈を囲い込むように焼灼することで肺静脈と左房は電気的に遮断され、心房細動の発生や持続を抑制することができます。高周波カテーテルアブレーションでは、肺静脈だけでなく、心房内の様々な領域を治療することが可能です。
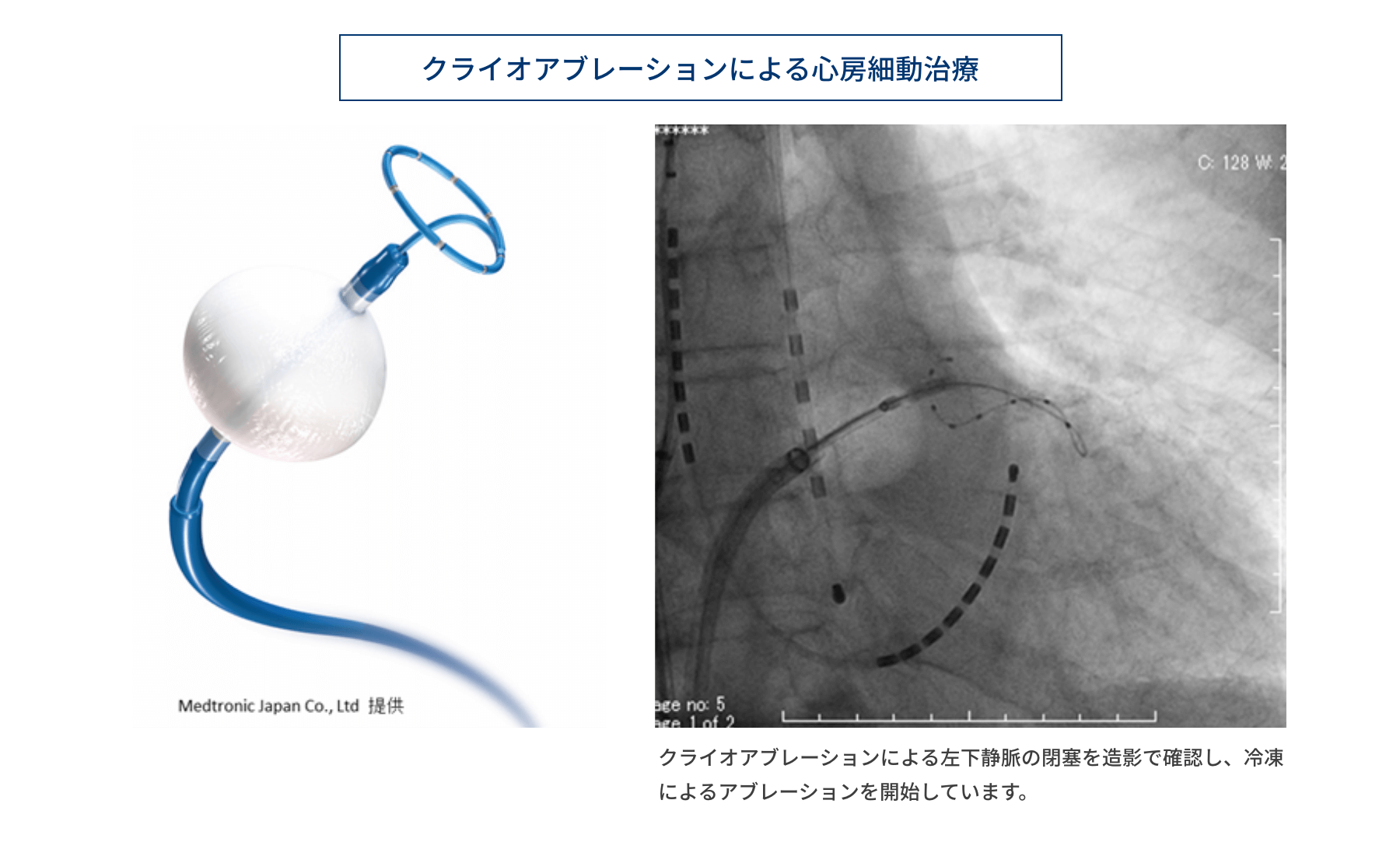
2. 冷凍凝固アブレーション(クライオアブレーション)
当院では2016年より、心房細動のカテーテル治療としてクライオバルーンを用いたアブレーション治療を行っています。前述の高周波カテーテルと同様に、クライオバルーンのカテーテルを心臓の中まで運びます。亜酸化窒素ガスを充満させてバルーン(風船)を膨らませ、肺静脈の一本を密閉します。バルーンに接触している組織は温度が-40℃から-60℃まで低下し肺静脈周囲の心筋が冷凍壊死します。それにより、肺静脈と左房が電気的に遮断され、心房細動の発生や維持が抑制されます。上記の高周波カテーテルは、一度に治療できる範囲が狭く、多数のアブレーション回数が必要になりますが、クライオバルーンでは、一度に円周状の心筋壊死巣ができるため、治療時間が短縮できる利点があります。
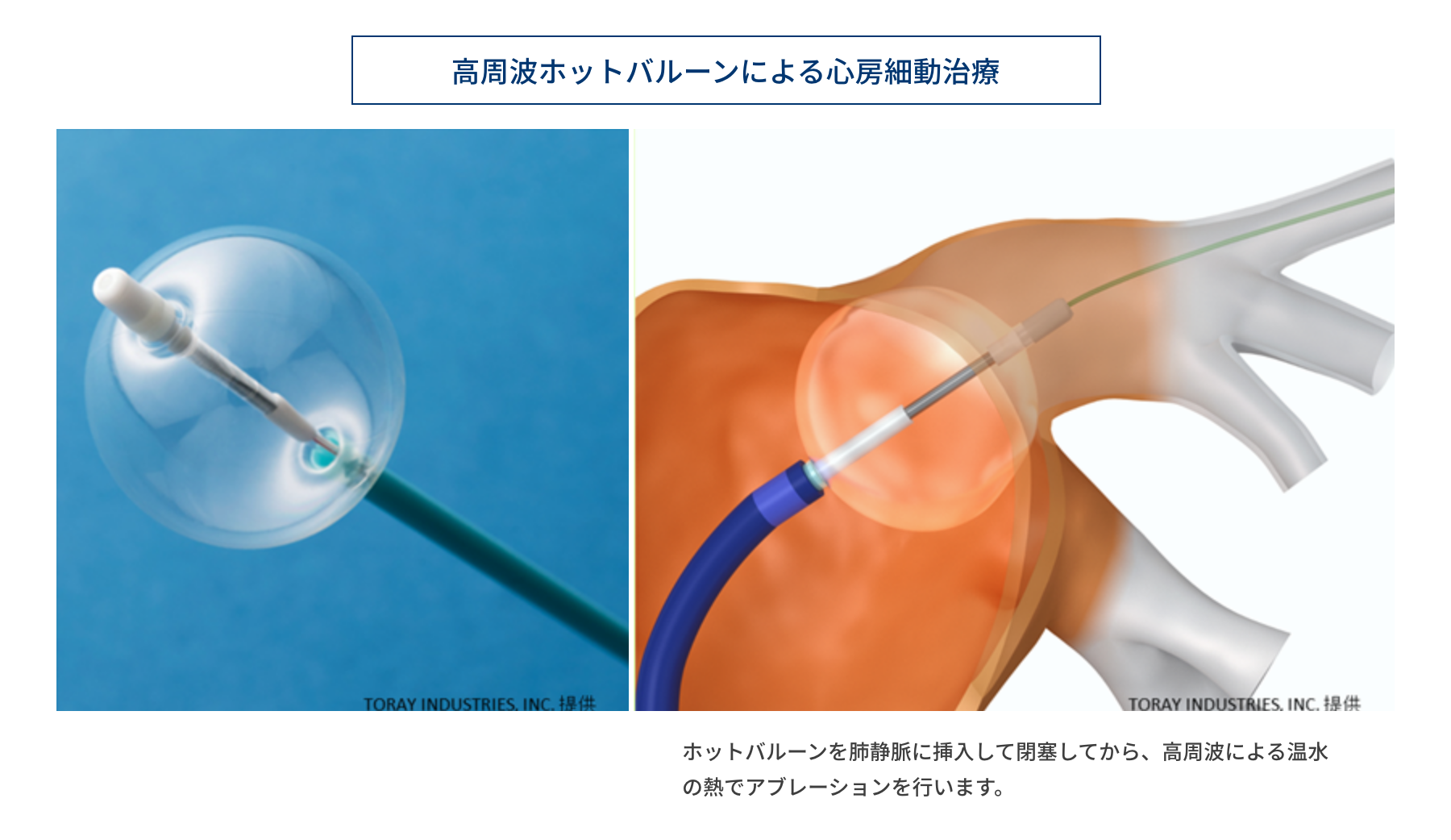
3. 高周波ホットバルーンアブレーション
当院では2017年より、ホットバルーンによる心房細動のアブレーション治療を開始しています。ホットバルーンは風船の水を高周波により60℃から70℃に温めて、その熱を用いて肺静脈入口部に心筋壊死巣を作り、肺静脈と左房間の電気的隔離を導きます。治療の方法はクライオバルーンによる方法と似ており、短時間で肺静脈に円周状の心筋壊死巣を形成できることが特徴です。ホットバルーンは風船が柔らかくできており温水の量を調節することで風船の大きさを肺静脈の血管径に合わせて調節することができます。
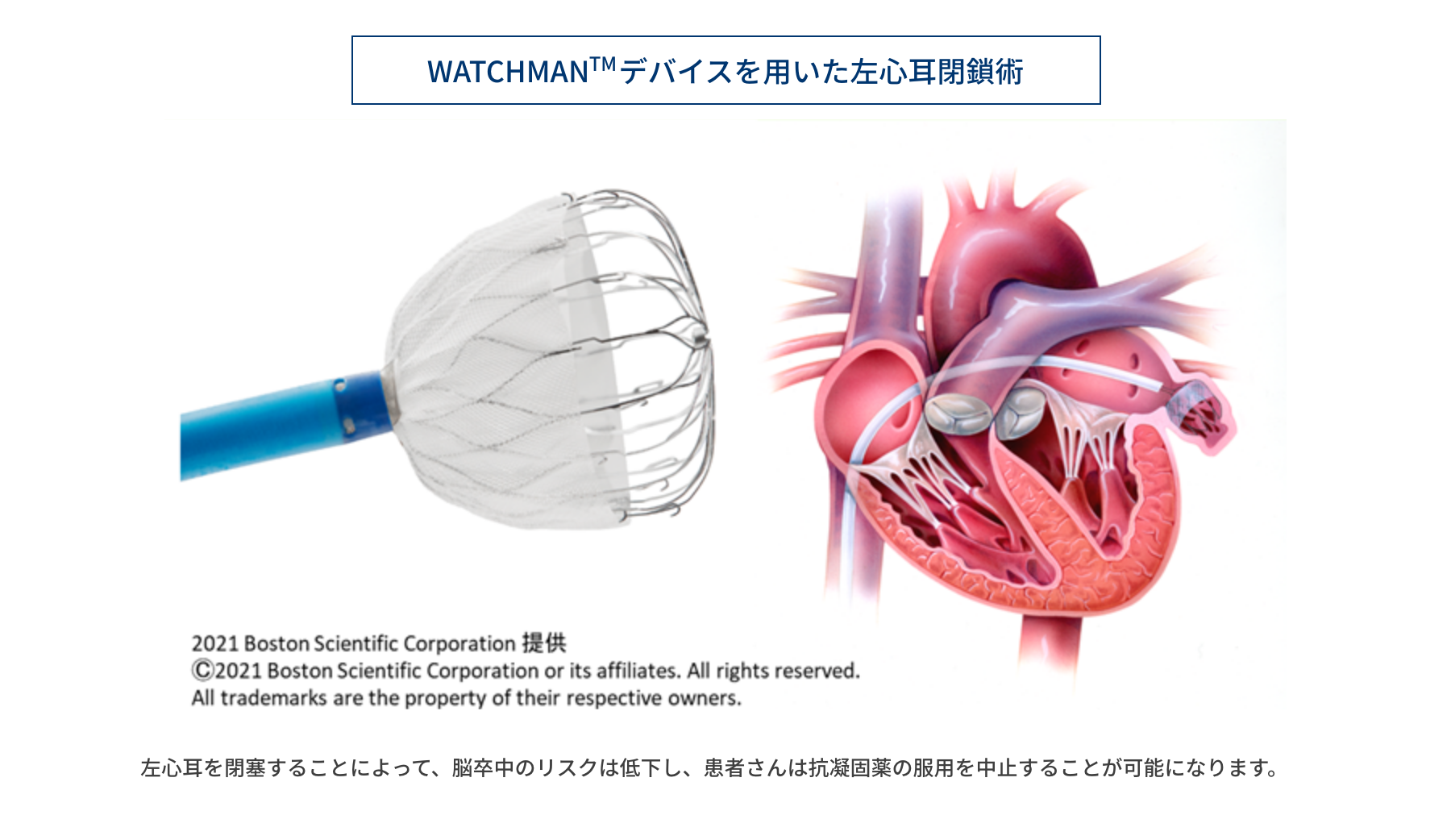
4. WATCHMANTMデバイスを用いた左心耳閉鎖術
心房細動になると、正常な心房の収縮が失われて心房内に血液がよどみ易くなります。よどんだ血液は固まり易く、特に前述した血栓症のリスク(危険因子:脳梗塞の既往がある、年齢75歳以上、高血圧、糖尿病、心不全)を多く持つ方では心房内に血栓が形成され易くなります。心臓の血栓が原因の脳梗塞は、その約9割が左心房にある「左心耳」に起因するといわれています。
WATCHMANは、開心術をする必要がなく、足の付け根の静脈からカテーテルを通して、左心耳を閉鎖するデバイスです。左心耳が閉鎖されることによって脳卒中のリスクは低減し、出血の副作用をもつ脳梗塞の予防薬(抗凝固薬)を中止できる可能性があります。2021年現在は、脳梗塞のリスクが高い一方で、抗凝血薬による出血の危険性も高い方が主な治療対象とされ、認可を受けた施設で治療が行われています。当院でも認可を受け治療の準備を整えています。
心室性不整脈
不整脈の中でも、心室頻拍や心室細動のように命にかかわるものもあります。とくに心室細動などは一瞬にして血圧が維持できなくなるため、失神および突然死の原因になるとても怖い不整脈です。多くの場合、心筋梗塞や心筋症などの心臓病が原因になることがほとんどですが、稀に明らかな心臓病がなくてもそのような致死性不整脈を引き起こすことがあります。
心室頻拍の治療は、大きく分けて薬物治療、カテーテル治療、植込み型除細動(ICD)による治療の3つがあります。当科では、いずれの治療においても豊富な症例数があり、県内外より紹介患者を受け入れております。カテーテル治療に関しては、CARTO3システムやEnSiteシステムなどの最先端の設備を使用して心室頻拍のアブレーション手術も積極的に行っております。
致死性不整脈が発生した場合、時間的な余裕がないことも多く、病院に搬送される前に重篤な病状になる場合があります。このような患者さんに対する治療として植込み型除細動器(ICD)があります。ICDは胸部の皮下に入れた本体と心臓に静脈を介して挿入したリードとの間で電気ショックをかけることにより致死性不整脈を停止するものです。最近では、リードからの電気刺激(体には感じないほどの刺激)でショック無しに不整脈を停止する機能も発展しています。このシステムにより、致死性不整脈が発生してから10秒~20秒以内に治療が完了し、病院に搬送される前に治療が可能です。
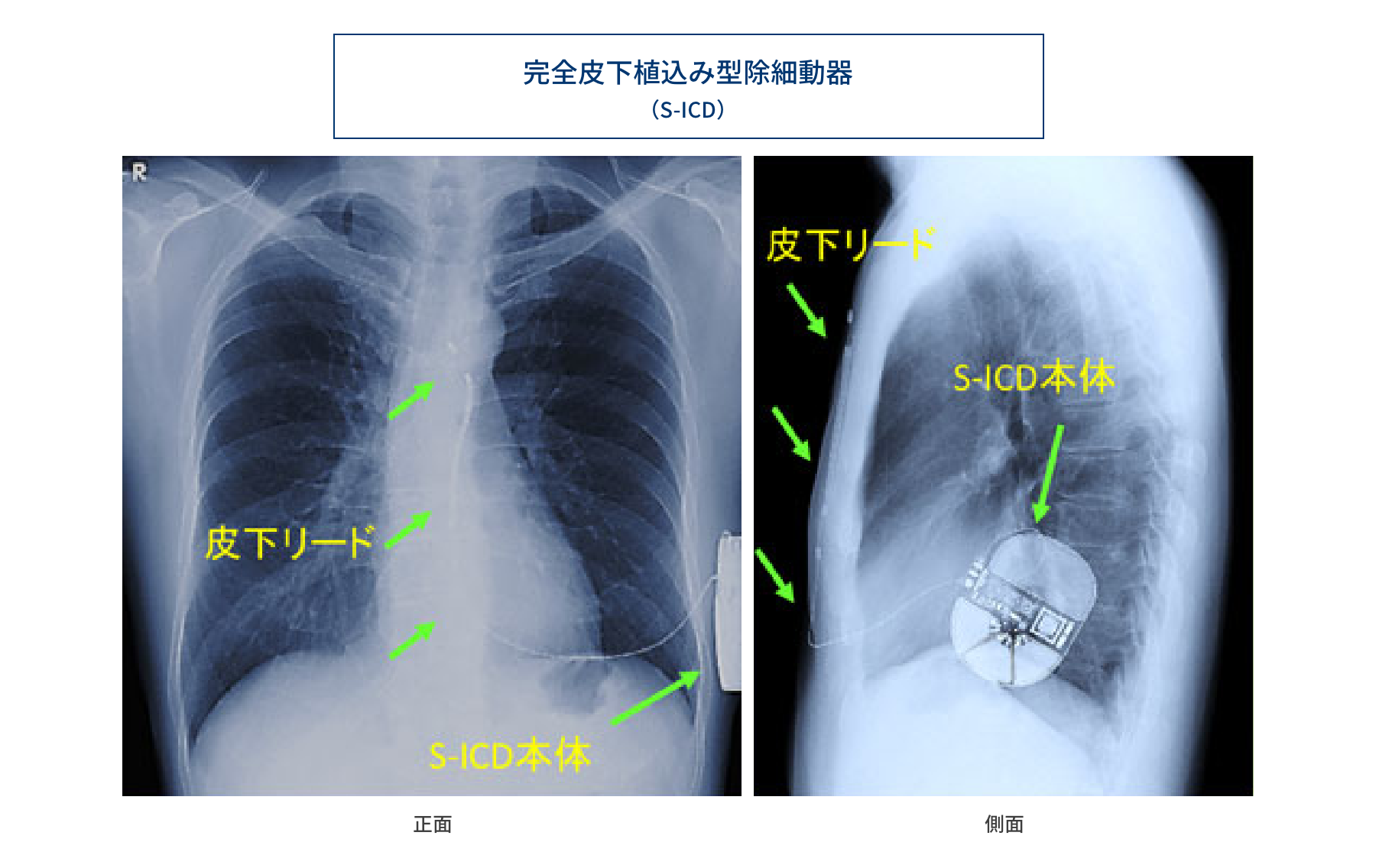
以前は本体が大きく腹部に入れていましたが、現在では、ペースメーカーと同じように、本体は前胸部に、リード線は静脈を通して心臓まで持って行くことが可能となりました。さらに、最近ではリード線を静脈や心臓内に挿入することなく、皮下に除細動器本体とリード線を留置することで、致死性不整脈を停止することが可能なシステム(完全皮下植込み型除細動器:S-ICD)が開発されています。このシステムでは、リード線による血管閉塞や心臓を傷つけるリスクが低く、デバイスの細菌感染による重症の全身感染症の発症が少ないことが示されています。当院では、S-ICDの植込み治療も、いち早く取り入れ患者さんの診療にあたっています。
ICDは致死性不整脈を起こしたことがある方、あるいは適切な内服治療下でも心機能が悪く致死性不整脈を発症するリスクが高いと判断される方に用いられます。心機能が悪いものの内服治療やカテーテル手術の余地のある方には、その治療後の経過観察期間における致死性不整脈の発症に備えて着用型自動除細動器(WCD:wearable cardioverter defibrillator)が用いられる場合があります。薬物治療やカテーテル手術により心機能が回復し致死性不整脈の危険性が減少することで、ICDの植込み手術を行わずに経過をみることができる患者さんもいるためWCDは重要な治療と考えられています。当科ではこれらのデバイスを適切に選択して治療を行っています。
リードレスペースメーカー
ペースメーカーとは
心臓は休むこと無く動き続けていますが、このために心臓の細胞が電気的に興奮することが必要です。心臓には、心臓の細胞を興奮させるための電気信号が存在し、刺激伝導系と呼ばれる特殊な心筋を通じて心臓全体に伝わります。一般に正常な脈は洞調律とされていますが、この調律を司るのは右心房にある洞結節という部分です。洞結節の機能が低下した場合を洞不全症候群といい、心拍数が一過性にまたは持続的に減少したり、一時的に停止したりする場合があります。ふらつきや失神などの症状を呈する場合は治療が必要となります。また、房室結節やヒス束と呼ばれる刺激伝導系の障害では、心房から心室に電気信号が伝わらず心室が収縮できなくなります。これを房室ブロックといいます。この場合にも心拍数が減少し、ふらつきや失神、ときには突然死の原因となる場合があります。
このような徐脈に対する有効な内服治療は開発されておらず、最も有効で確実な方法は、ペースメーカーと呼ばれる機器の植え込み手術になります。ペースメーカーは心臓の脈拍を常に感知し、徐脈が発生すると人工的な電気信号で心臓を刺激して脈を打たせることができます。一般的なペースメーカーでは、胸部の鎖骨付近の皮下に5~8cm程度のペースメーカー本体を植え込みます。静脈を経由して心臓内に1本または2本のリード線を挿入して留置し本体と接続して機能する仕組みです。
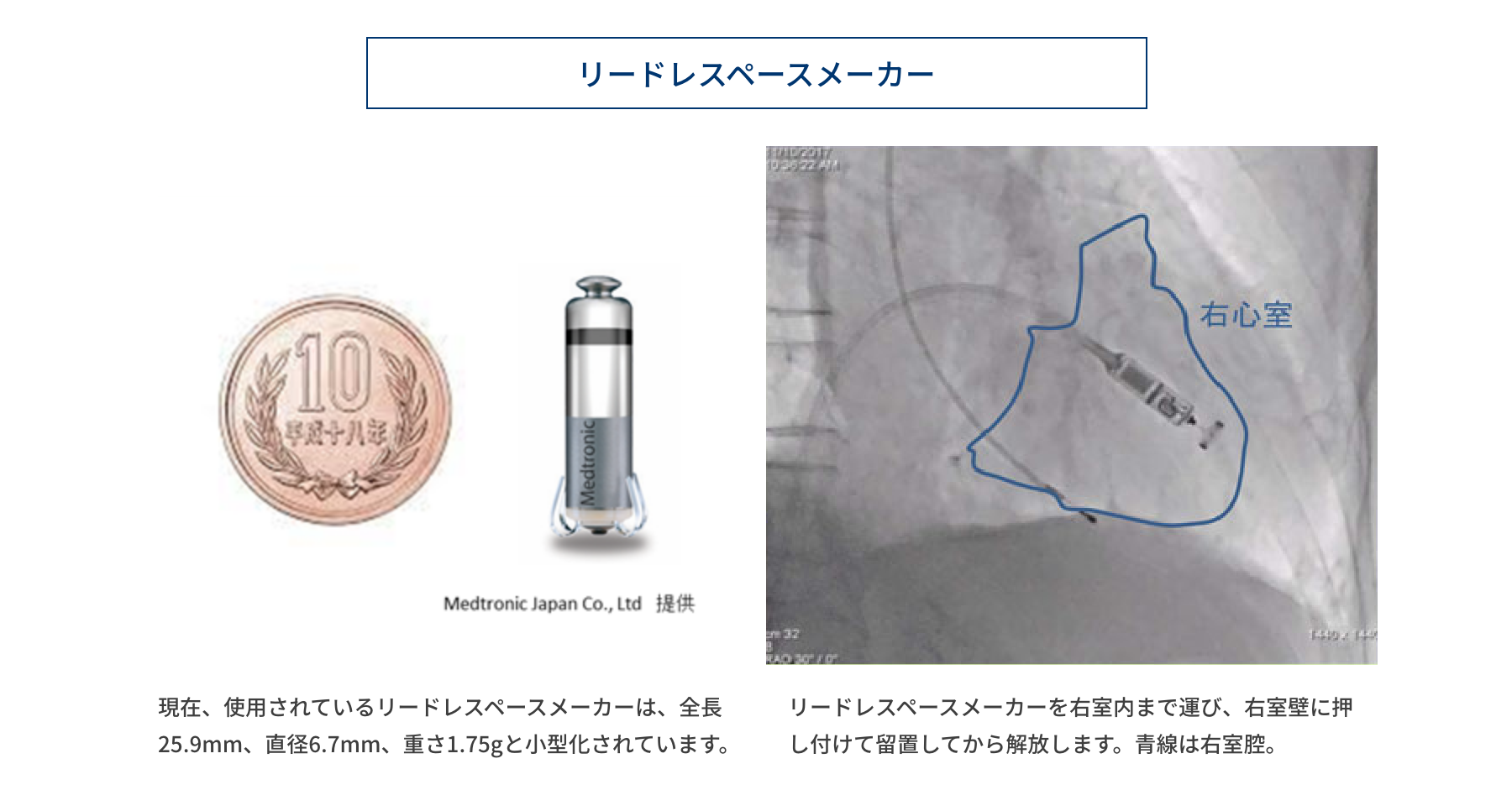
リードレスペースメーカーとは
リードレスペースメーカーとは、鉛筆ほどの太さで、長さがわずか2.6cmのカプセル型の本体でできています。皮下に植え込むのではなく、カテーテルを用いて直接に心臓内に挿入して留置します。そのため従来のペースメーカーのようなリード線が存在せず、胸部にも本体の留置がありません。そのためリード断線や創部感染などの問題が生じないという利点があります。また、10年以上の電池寿命が予想されています。心房と心室の電気的な同期ができないという問題があり、リードレスペースメーカーの適応となる患者さんは現在のところ限られています。当院でも2017年よりリードレスペースメーカーの植込手術を行っています。
心臓再生同期療法(Cardiac Resynchronization Therapy:CRT)
心臓再同期療法(CRT)とは
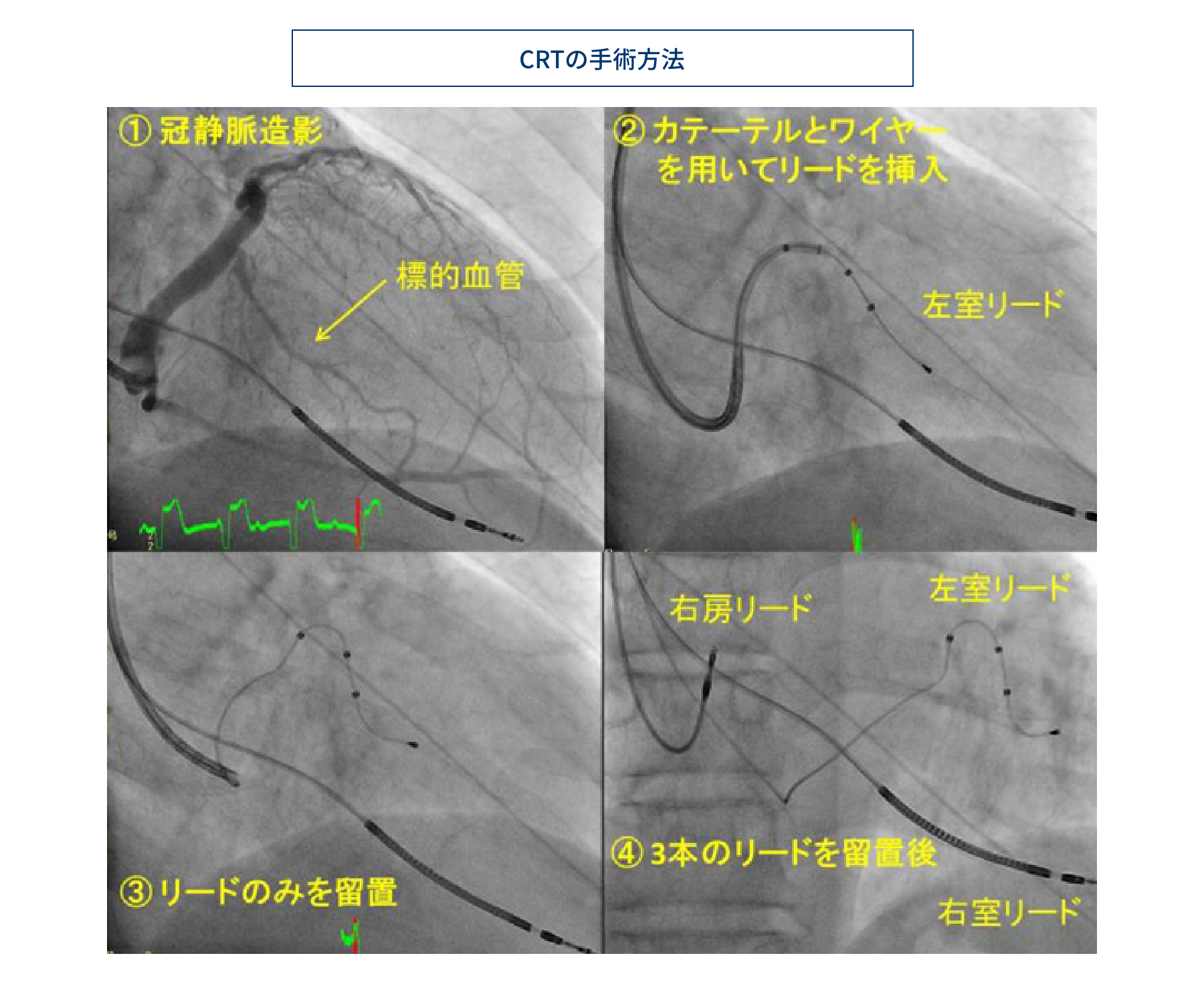
心臓刺激伝導障害を合併した心不全患者さんに対する特殊なペースメーカー治療です。心筋梗塞や拡張型心筋症などに代表される疾患では、心筋障害が進行すると心臓の収縮力が低下して、呼吸困難・倦怠感や浮腫を生じ体力が低下します。心筋障害の進行は刺激伝導の障害を併発する場合があり、その際には心室の収縮に大きなずれを生じ、さらに心臓機能が低下します。現在、この心臓の収縮タイミングの非同期状態を治療することのできる内服治療は存在しません。特殊なペースメーカーを上手く利用して心臓伝導障害を補正することで、心臓機能の改善を行う治療を心臓再同期療法(CRT)と呼んでいます。これは、心房・右心室・左心室側の冠状静脈などにペースメーカーリードを手術で配置し、ペースメーカー機器を用いて最適なタイミングで電気刺激することで行われます。この治療により心臓の収縮タイミングを再び適切に同期させることが可能となります。心臓再同期療法の植込み型デバイス機器の手術治療は、現在ではすべて静脈を経由した方法で、認可を得た施設で行うことが可能となっています。
心臓再同期療法(CRT)が必要な状態
現在、最も治療が勧められる患者さんは、最適な薬物治療が行われているにも関わらず心不全状態にあり、左室駆出率の中等度以上の低下があり、心電図のQRS幅が120ms以上の心室内伝導障害を持つ洞調律の方です。最近では明らかな伝導障害を持つ軽症の心不全患者さんにも有効性が示されてきています。一方で、このCRTを受けた患者さんの中には、心不全が改善しない場合が30%ほど存在するため、十分な検査を行ったうえで治療が行われています。CRTの本体にはペースメーカー機能が主であるCRT-Pと、致死的不整脈に対して除細動を行う植込み型除細動器(ICD)機能も加わったCRT-Dの2種類があります。これらは患者さんの病態によって選択されます。
新たなペーシング治療 ~ヒス束・多点ペーシング~
心臓の収縮タイミングのさらなる適正化のために、新たなペーシング方法が開発されています。CRTでは、左心室側のリード線は冠状静脈に挿入する形で位置が決められていたため留置できる部位に制限がありましたが、最近ではスクリューで固定することで、より適切な場所への留置が可能になりました。また、多数の電極が搭載されたリードを用いることで、多数点から心室の筋肉を刺激する方法も行われています。近年、CRTが適応となるほどには心臓機能が低下していないものの今後の心臓機能の低下が不安視される患者さんや、心臓や血管の形状からCRTが留置できない患者さんに対して、ヒス束ペーシングと呼ばれる新たなペーシング方法が行われるようになりました。これは刺激伝導系と呼ばれる生来持っている伝導路を直接ペーシングする手法であり、この方法により正常な心臓の電気興奮に近づけることが可能となる場合があります。当科ではこれらの方法を病状に応じて行っています。